Wundfüller
Wundfüller sind Medizinprodukte, die zum Ausfüllen tiefer und komplexer Wunden verwendet werden. Sie nehmen überschüssiges Exsudat auf, erhalten ein feuchtes Wundmilieu, fördern die Granulation und verhindern einen vorzeitigen Wundverschluss. Zudem reduzieren sie das Infektionsrisiko.
Was wird als Wundfüller verwendet?
Zu den gängigen Wundfüllern für tiefe oder unterminierte Wunden gehören Alginate, Hydrofasern, Polyurethan-Schäume, spezielle Cavity-Schäume und Hydrogele.
Alginate wirken stark absorbierend und schließen Bakterien und Zelltrümmer sicher ein. Daher sind diese gut geeignet für mäßig bis stark exsudierende Wunden. Hydrofaser absorbiert Exsudat und bildet ein Gel, das die Wunde feucht hält. Cavity-Schäume bestehen aus Polyurethan-Schaum (PU-Schaum) und bieten eine hohe Absorptionsfähigkeit und Polsterung, während Hydrogele Feuchtigkeit spenden und die Autolyse von Nekrosen unterstützen.
Tabelle 1: Übersicht über gängige Wundfüller und ihre Eigenschaften sowie Kontraindikationen
| Wundauflage | Eigenschaften | Wundheilungsphase | Kontraindikationen |
|---|---|---|---|
| Alginate |
| Exsudationsphase, Granulationsphase |
|
| Hydrofaser |
| Exsudationsphase, Granulationsphase |
|
| PU-Schäume und Cavity-Produkte |
| Exsudationsphase, Granulationsphase |
|
| Hydrogele |
| Exsudationsphase, Granulations- / Epithelisierungsphase |
|
Wie werden Wundfüller angewendet?
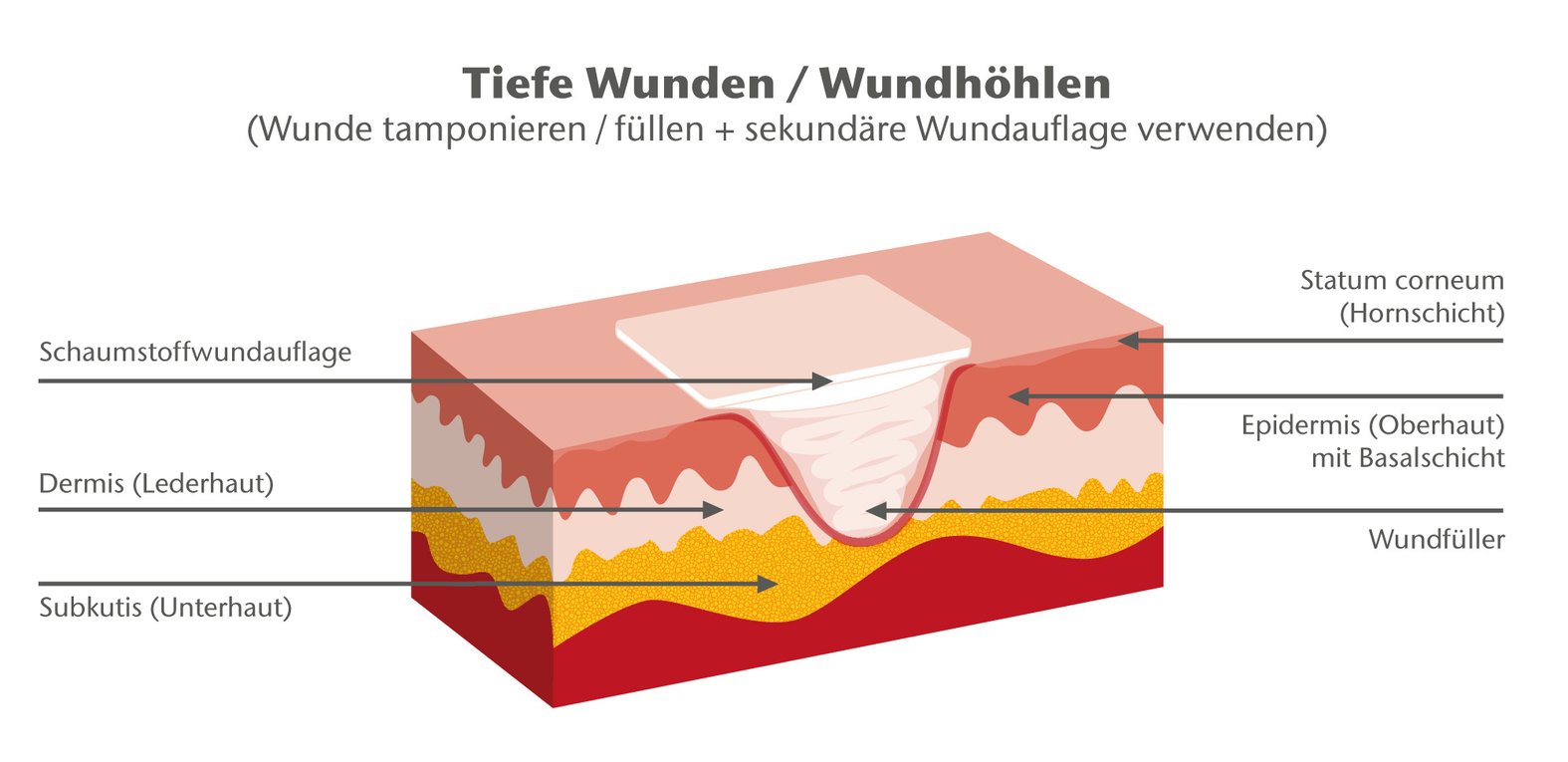
Wundfüller müssen gemäß ihrer Eignung für die zu versorgende Wunde ausgewählt werden. Da zu viel Druck die Wundheilung beeinträchtigen und die Entfernung des Wundfüllers erschweren kann, sollten diese nur locker in die Wunde eingebracht werden. Wundfüller dienen als Verbindung zwischen Wundgrund und Sekundärverband und müssen daher sowohl Kontakt zum Wundgrund als auch zum Sekundärverband haben.
Hinweise und Tipps zur Verwendung verschiedener Wundfüller:
Alginate
Alginate eignen sich gut bei der Behandlung einsehbarer schmaler und/oder tiefer Wunden, da sie sich gut an die Wundkonturen anpassen.
- Applikation: Alginate können zur Anpassung an die Wundgröße gefaltet und mit einer sterilen Schere zugeschnitten werden. Bei gering bis mäßig exsudierenden Wunden können Alginate mit Ringer- oder Kochsalzlösung angefeuchtet werden. Damit die Umgebungshaut nicht mazeriert, dürfen Alginate nicht über den Wundrand hinaus appliziert werden. Alginate sind sehr ausdehnungsfähig und sollten daher locker appliziert werden, um die Ableitung des Exsudats über das Kapillarsystem des Alginats nicht zu behindern. Sie können als mehrfach gefaltete Kompressen verwendet werden.
- Sekundärverband: Bei stark sezernierenden Wunden sollte eine saugfähige Kompresse oder eine Schaumstoff-Wundauflage als Abdeckung verwendet werden. Bei weniger Exsudation kann eine nicht mit der Wunde verklebende Auflage oder ein semipermeabler Folienverband der Fixierung dienen.
- Entfernung: Bei tiefen Wunden kann man Streifen verwenden, um die Entfernung, z. B. mit einer sterilen Pinzette, zu erleichtern. Wenn Alginate schwer zu entfernen sind, kann Spülen mit Kochsalzlösung helfen. Die Anzahl der verwendeten Streifen sollte dokumentiert werden und sichtbar sein, da ein vollständig eingelegter Wundfüller übersehen werden kann.
Hydrofaser
Hydrofaserprodukte sind gut geeignet für die Versorgung von tiefen und unterminierten Wunden. Da sie eine große Fläche abdecken und viel Exsudat aufnehmen können, sind Hydrofasern gut für die Behandlung breiter Wunden geeignet.
- Applikation: Hydrofaserprodukte können über die Wundränder hinaus appliziert und auch bei Mazeration der Umgebungshaut verwendet werden. Sie können gefaltet und zugeschnitten werden und mit Ringer- oder 0,9 %iger NaCl-Lösung angefeuchtet werden. Bei mäßig bis stark exsudierenden Wunden lassen sich Hydrofaserprodukte ohne Befeuchtung benutzen.
- Sekundärverband: Bei geringer Exsudation eignet sich ein Folienverband. Bei mäßiger Exsudation können sterile Kompressen bzw. Saugkompressen und Folie verwendet werden. Bei stärkerer Exsudation kommen Schaumverbände oder Superabsorber infrage.
- Entfernung: Die Entfernung mit einer sterilen Pinzette ist relativ einfach und meist in einem Stück möglich, da das Gelieren ein Verkleben mit der Wunde verhindert.
PU-Schäume (Cavity-Schäume)
Diese bieten eine hohe Absorptionsfähigkeit und Polsterung. PU-Schäume sind gut für die Behandlung flächiger, tiefer und unterminierter Wunden geeignet.
- Applikation: Da bei viel Exsudataufkommen das Volumen und entsprechend der Druck auf die Wundoberfläche zunimmt, sollten Cavity-Schäume die Wunde nur etwa zur Hälfte bis zu drei Viertel ausfüllen. Um eine bessere Anpassung an die Wundoberfläche zu ermöglichen, können PU-Schäume in Spiralen geschnitten und eingelegt werden.
- Sekundärverband: Als Abdeckung eignet sich z. B. eine semipermeable Folie.
- Entfernung: Mit einer sterilen Pinzette. Auch das Spülen mit steriler Kochsalzlösung kann die Entfernung erleichtern. Werden mehrere Schäume verwendet, muss die Anzahl dokumentiert werden, damit bei der Entfernung keine Reste in der Wunde zurückbleiben.
Hydrogele
Diese werden bei wenig sezernierenden, trockenen Wunden angewendet, um diese anzufeuchten. Bei Fisteln und schmalen Wunden sind Hydrogele besonders geeignet, da sie sich gut an die Wundkonturen anpassen und vergleichsweise leicht entfernt werden können.
- Applikation: Bei der Applikation des Gels soll die Spritzenöffnung auf die Wunde gerichtet werden, ohne dass diese den Wundgrund berührt. Darauf achten, dass die gesamte Wundfläche mit dem Gel in Kontakt kommt.
- Sekundärverband: Die Abdeckung darf dem Gel nicht zu viel Flüssigkeit entziehen. Bei festen Belägen und wenig Exsudat eignet sich z. B. eine Transparentfolie. Bei stärkerer Exsudation können feinporige PU-Schäume genutzt werden.
- Entfernung: Die Entfernung gelingt am besten durch Spülen mit steriler Kochsalzlösung.
Worauf muss man bei der Verwendung von Wundfüllern achten?
- Umgebungshaut vor Mazeration schützen: Um das Risiko von Mazeration zu minimieren, sollte die Umgebungshaut nach der Wundreinigung gut und vorsichtig abgetrocknet und mit Hautschutzcremes geschützt werden. Alginate dürfen wegen des Mazerationsrisikos nicht über die Wundränder hinaus appliziert werden. Bei stark exsudierenden Wunden empfiehlt sich die Verwendung von Hydrofaser.
- Zu festes Einfüllen in Wunden vermeiden: Das Einbringen von Wundfüllern mit Druck kann den Heilungsprozess behindern und die Entfernung erschweren. Daher sollten Wundfüller immer locker eingebracht und die Herstellerangaben zur Verwendung des jeweiligen Produktes beachtet werden.
- Vollständige Entfernung beim Verbandwechsel: Reste von Wundfüllern können Infektionen verursachen und die Wundheilung verzögern. Daher ist darauf zu achten, alle Rückstände sorgfältig zu entfernen. Die Dokumentation der Anzahl der verwendeten Wundfüller bereits bei der Applikation hilft dabei.
- Die jeweilige Wundart adäquat behandeln und geeignetes Material auswählen: So werden z. B. Wundfüller bzw. spezielle Cavity-Schäume bei der Therapie chronischer Wunden je nach Exsudataufkommen möglichst lange in der Wunde belassen. Bei den Verbandwechseln wird die Wunde dann vorsichtig gereinigt. Im Gegensatz dazu werden bei Abszesswunden, wie z. B. Sinus pilonidalis, eher Kompressen oder Hydrofaserprodukte eingesetzt, und die Wunde wird mehrfach täglich ausgeduscht.
Der Begriff “Tamponade” hat im medizinischen Kontext verschiedene Bedeutungen. Einerseits gibt es Tamponaden wie die Perikardtamponade oder die Blasentamponade, die pathologische Zustände des Herzens bzw. der Blase beschreiben. Eine Perikardtamponade ist eine lebensbedrohliche Komplikation bei einem Perikarderguss, bei der die Füllung der Herzkammern durch den Erguss oder die Luft mechanisch behindert wird. Bei einer Blasentamponade ist die Harnblase mit Blutkoageln gefüllt, was zu einem Harnverhalt führen kann. Dies kann z. B. nach einer starken Hämaturie (rote Blutkörperchen im Urin) auftreten.
Andererseits bezeichnet Tamponade oder Tamponieren das dichte Ausfüllen von Körperhohlräumen, Hohlorganen, Wundhöhlen oder Wundkanälen mit Gaze oder Verbandsmaterial, um Blutungen zu stillen oder offene Wunden bei sekundärer Wundheilung zu behandeln. Beispiele hierfür sind Wundfüller bzw. Cavity-Produkte bei tiefen Wunden oder die Nasentamponade, die zur Stillung von Nasenbluten verwendet wird. Da Tamponade und Tamponieren mit einem gewissen Druck assoziiert ist, sollten diese Begriffe im Kontext mit Wunden sensibel verwendet werden. Zur Blutstillung bei stark blutenden Wunden oder auch bei Nasenbluten ist eine Tamponade über einen begrenzten Zeitraum durchaus angebracht. Für das Ausfüllen von Wunden, um die Wundheilung zu unterstützen, sollte Druck jedoch vermieden werden, da dieser die Wundheilung beeinträchtigt. Daher sollte in diesem Kontext lieber auf Begriffe wie Tamponade oder Austamponieren verzichtet werden und stattdessen besser von Einfüllen und Wundfüllern gesprochen werden.