Ulcus hypertonicum Martorell: Pflege und Wundversorgung
Das schmerzhafte, nekrotisierende Ulcus hypertonicum Martorell (Hautinfarkt) kann bei Menschen mit arteriellem Bluthochdruck auftreten. Es wird häufig mit anderen Ulzera verwechselt und seine medizinisch-pflegerische Versorgung gestaltet sich aufwändig.
Was ist ein Ulcus hypertonicum Martorell?
Das Ulcus hypertonicum Martorell (UHM) oder englisch „Martorell hypertensive ischaemic leg ulcer (HYTILU)“ ist eine progrediente und äußerst schmerzhafte Hautnekrose am laterodorsalen Unterschenkel oder über der Achillessehne. Die Erkrankung kann bei Menschen mit einer langjährigen arteriellen Hypertonie (Bluthochdruck) auftreten.1,3 In der Regel ist die Hypertonie gut eingestellt. Sie wurde erstmals im Jahr 1945 vom spanischen Angiologen Fernando Martorell beschrieben.1
Ursachen und Pathomechanismen des Ulcus hypertonicum Martorell
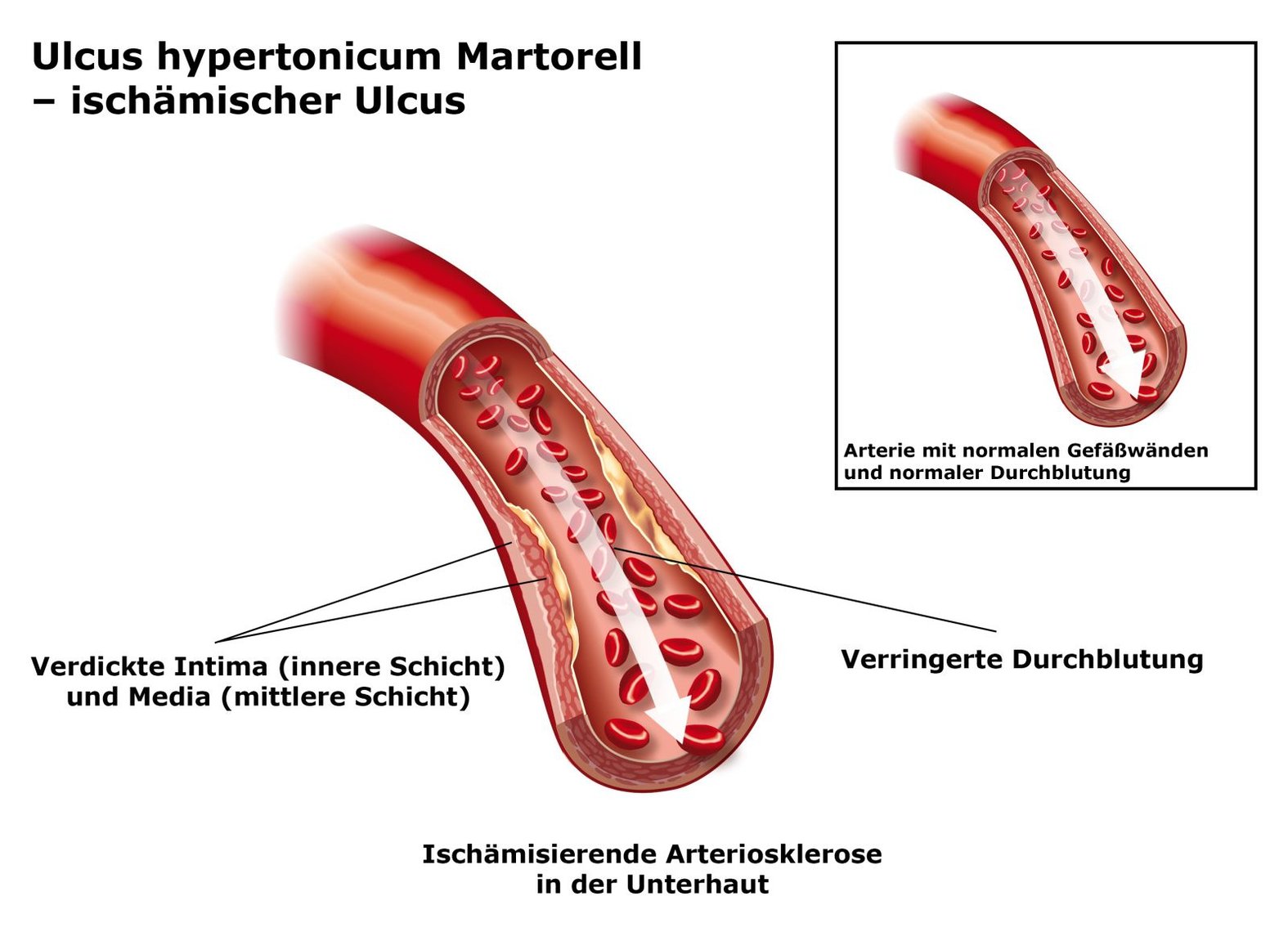
Beim Ulcus hypertonicum Martorell handelt es sich um einen sogenannten Hautinfarkt. Das heißt, es kommt zu einer stenosierenden (blockierenden) Arteriosklerose (Abb. 1) in den Blutgefäßen der Unterhaut (Subkutis), ähnlich wie in den Herzkranzgefäßen bei einem Herzinfarkt.3 Als Ursache werden drei pathophysiologische Mechanismen diskutiert:1,2,4
- Ischämisierende Arteriosklerose: Bei einer Arteriosklerose verdicken sich die Gefäßwände, was zu einer Verengung des Gefäßlumens und damit zu einer verminderten Blutversorgung (Ischämie) führt. Diese Ischämie ist vermutlich die unmittelbare Ursache für die Nekrose der Haut.
- Mediakalzinose der pathologischen Arteriolen: Dabei kommt es zur Einlagerung von Kalziumsalzen („Kalk“) in die Gefäßwände. Etwa zwei Drittel der Menschen mit einem Ulcus hypertonicum Martorell weisen diese pathologische Veränderung auf, die als Kalziphylaxie vor allem bei Niereninsuffizienz auftritt. Man vermutet daher, dass das Ulcus hypertonicum Martorell und die Kalziphylaxie pathophysiologisch zusammenhängen und ähnliche Risikofaktoren haben.
- Entzündungsvorgänge: Einige wenige Studiendaten zeigen, dass in der angrenzenden Haut eines Ulcus hypertonicum Martorell die Konzentration von Entzündungsbotenstoffen erhöht ist. Allerdings ist unklar, ob diese Entzündungsanzeichen eine Ursache der Erkrankung oder eher deren Folge ist.
Das Ulcus hypertonicum Martorell ist weniger bekannt als andere Unterschenkel-Ulzera und kann mit klinisch ähnlichen Erkrankungen verwechselt werden, zum Beispiel:1,2
- Pyoderma gangraenosum
- Nekrotisierende Vaskulitis
- Kalziphylaxie
Besonders tragische Folgen kann eine Verwechslung mit Pyoderma gangraenosum haben. Denn die Betroffenen werden dann irrtümlich mit stark immunsupprimierenden Medikamenten behandelt statt mit einer chirurgischen Therapie. Mit der Immunsuppression steigt das Sepsisrisiko aufgrund von Wundkeimen. Bei Menschen mit Ulcus hypertonicum Martorell kann eine Sepsis tödlich verlaufen (Sterblichkeitsrate von bis zu 10 %).1
Risikofaktoren des Ulcus hypertonicum Martorell
Die wesentlichen Risikofaktoren für das Ulcus hypertonicum Martorell sind:4
- Essenzielle/arterielle Hypertonie – meist seit vielen Jahren und gut kontrolliert (100 % der Betroffenen)
- Typ-2-Diabetes mellitus (60 % der Betroffenen)
- Möglicherweise: Therapie mit Vitamin-K-Antagonisten (Blutverdünner)
Allgemeine Risikofaktoren für eine Arteriosklerose sind, neben Bluthochdruck und Diabetes, Fettstoffwechselstörungen (Dyslipidämien) und das Rauchen.4
Außerdem lassen sich einige Muster im Zusammenhang mit anderen Ulkus-Erkrankungen erkennen:
- Etwa 50 % der Menschen mit Ulcus hypertonicum Martorell weisen zudem eine periphere arterielle Verschlusskrankheit (pAVK) auf.4
- 10 % bis 15 % der Patientinnen und Patienten mit Ulcus cruris, die in speziellen Wundsprechstunden behandelt werden, sind zugleich von einem Ulcus hypertonicum Martorell betroffen.1
Klinisches Bild des Ulcus hypertonicum Martorell
Das Ulcus hypertonicum Martorell betrifft vor allem Menschen im Alter zwischen 60 und 85 Jahren und zeigt das folgende klinische Bild:1,4
- Prädilektionsstellen sind der laterodorsale Unterschenkel, einschließlich der Achillessehne. In einigen Fällen tritt das Ulcus hypertonicum Martorell isoliert nur über der Achillessehne auf. Etwa 10 % der Patientinnen und Patienten weisen auch andere Lokalisationen auf, darunter der mediale Unter- und Oberschenkel, die Bauchfettschürze, die Brüste (bei Frauen) und die seitlichen Oberarme.
- Manifestation: Bei den meisten Patientinnen und Patienten entwickelt sich das Ulcus hypertonicum Martorell innerhalb von wenigen Tagen bis Wochen ausgehend von einem lividen (bläulichen) Fleck. Der Hautinfarkt ist als düstere Verfärbung, violette Flecken oder Plaques erkennbar, aus denen innerhalb weniger Tage eine offene Nekrose entsteht.
- Aussehen der Wunde und Wundumgebung: Der nekrotische Bereich ist unregelmäßig und polyzyklisch (mehrfach begrenzt). Dabei entwickelt sich der Nekrose-Prozess in der Regel zentrifugal progredient. Die Ulkus-Umgebung sieht meist schwarz-nekrotisch aus. Typischerweise, aber nicht in allen Fällen, lässt sich in der Hautumgebung der Nekrose eine Livedo racemosa (rankenartige figurierte livide Hautzeichnung) beobachten. Der Wundrand ist häufig entzündet (düster- bis hellroter Entzündungssaum) und unterminiert.
- Weitere Symptome: Die meisten Patientinnen und Patienten leiden unter unerträglichen Schmerzen, die sich mit Standard-Analgetika, einschließlich Opioiden, nur schwer kontrollieren lassen. Diese Schmerzen beeinträchtigen die Lebensqualität der Betroffenen, einschließlich der Schlafgesundheit, erheblich.
Wie können Pflegekräfte zu einer akzeptablen Schmerzsituation und mehr Wohlbefinden beitragen? Der Expertenstandard Schmerzmanagement in der Pflege bietet Orientierung.
Expertenstandard SchmerzmanagementDiagnostik des Ulcus hypertonicum Martorell
Zur Diagnosestellung des Ulcus hypertonicum Martorell ist in der Regel das klinische Bild ausreichend. Angesichts der schweren Erkrankung und der invasiven therapeutischen Konsequenzen führen manche Fachleute eine Biopsie zur Diagnosesicherung durch. Dabei wird eine tiefe, lange und schmale Hautbiopsie längs der Unterschenkelfaszie entnommen, die sowohl nekrotisches als auch gesundes Gewebe enthält. Diese Probe wird im Ganzen untersucht, mit dem Ziel, die pathologisch verantwortliche Arteriosklerose nachzuweisen.1
Wichtig für die weitere Therapieplanung ist es, das Ulcus hypertonicum Martorell von den leicht zu verwechselnden Differenzialdiagnosen Pyoderma gangraenosum sowie Kalziphylaxie beziehungsweise nichturämische Kalziphylaxie zu unterscheiden. Tabelle 1 fasst wichtige Merkmale der vier Erkrankungen zusammen.5
Tab. 1: Wesentliche Unterschiede zwischen Ulcus hypertonicum Martorell, Pyoderma gangraenosum, Kalziphylaxie und nichturämische Kalziphylaxie5
| Merkmal (Anteil der Betroffenen) | Ulcus hypertonicum Martorell |
|---|---|
| Bluthochdruck | 100 % (per Definition) |
| Diabetes | ~60 % |
| Morbide Adipositas | Häufig |
| Nierenerkrankung | Nein |
| Subkutane Arteriosklerose | 100 % (per Definition) |
| Lokalisation | Laterodorsale Unterschenkel Achillessehne |
| Systemische Therapie | Blutdruck-senkende und antidiabetische Therapie |
| Lokaltherapie | Débridement des nekrotischen Gewebes und Spalthaut-Transplantat |
Therapie des Ulcus hypertonicum Martorell
Die Behandlung des Ulcus hypertonicum Martorell hängt grundsätzlich von der Größe und vom Zustand der Läsion ab (Tab. 2). Es fehlen jedoch randomisierte klinische Studien. Die bestehenden Behandlungsempfehlungen variieren abhängig von der Quelle und sie beruhen meistens auf den Erkenntnissen aus Fallbeobachtungen.1,2,4-7
Tab. 2: Überblick zu möglichen Behandlungsansätzen für das Ulcus hypertonicum Martorell1,2,4-7
| Größe / Schweregrad des Ulcus hypertonicum Martorell | Behandlungsmöglichkeiten |
|---|---|
| Kleine Läsionen < 3 / < 5 cm Durchmesser (je nach Quelle) | Konservative Therapie möglich:
Die Heilungsraten mit einer ausschließlich konservativen Behandlung schwanken, je nach Quelle, zwischen 6 % und 21 %. |
| Mittelgroße Läsionen (bis zu 10 cm) |
|
| Große und weitreichende Läsionen (>10 cm) |
|
Chirurgische Behandlung in mehreren Schritten1,2,4-7
Die Spalthauttransplantation (mit Pinch Graft oder Mesh Graft) gilt als therapeutischer „Goldstandard“ und wirksamste Schmerztherapie bei Ulcus hypertonicum Martorell. Sie sollte rasch nach der Diagnose durchgeführt werden und führt am schnellsten zu einer Besserung und vor allem zu einer Linderung der unerträglich starken Schmerzen.
- Vor einer Spalthautransplantation wird das nekrotische Gewebe entfernt. Dazu werden die Hautnekrosen entweder bis auf die Unterschenkelfaszie exzidiert oder sie werden alternativ mit einem mechanischen oder autolytischen Débridement behandelt. Die so vorbereitete Wunde wird nach Möglichkeit über 6 bis 10 Tage mit einer lokalen Unterdrucktherapie (Vakuumtherapie) konditioniert.
- Bei den meisten Läsionen besteht eine starke mikrobielle Besiedlung oder sogar eine Wundinfektion. Daher sollte eine resistenzgerechte Antibiotikatherapie durchgeführt, bis sich eine Granulation ausbildet.
- Die Spalthauttransplantate heilen typischerweise in der Mitte der Läsion, auf der Unterschenkelfaszie, direkt an. Dagegen schreitet die Nekrose in der Wundumgebung meistens fort. Sie sollte konservativ durch umschriebene Débridements und eine geeignete lokale Wundversorgung zur Abheilung gebracht werden. Bei manchen Patientinnen und Patienten sind jedoch mehrere Operationen erforderlich, bis alle Wunden abheilen.
- Im Durchschnitt dauert die Heilung eines Ulcus hypertonicum Martorell 30 bis 45 Tage.
Natrium-Thiosulfat-Infusionen bei schweren Verläufen
Bei sehr großflächigen Hautnekrosen aufgrund eines Ulcus hypertonicum Martorell kann eine Infusion mit Natrium-Thiosulfat (10 g/100 ml; 2 Stunden Infusionsdauer, täglich oder dreimal pro Woche) sinnvoll oder sogar lebensrettend sein. Ziel dieser Behandlung ist es, die Blutzirkulation und die Sauerstoffversorgung des Gewebes zu verbessern. Die Infusionen werden über einen Zeitraum von wenigen Tagen bis zu Wochen durchgeführt, bis sich das Hautbild bessert („rosig“) und sich in den Wundflächen Granulationsgewebe entwickelt. Allerdings kann Natrium-Thiosulfat Übelkeit verursachen, die mit geeigneten Antiemetika behandelt wird.1
Wundversorgung bei Ulcus hypertonicum Martorell
Mit Blick auf die Wundversorgung des Ulcus hypertonicum Martorell vor und nach der chirurgischen Therapie gibt es einige Besonderheiten:6,7
- Es gilt der Grundsatz einer atraumatischen feuchten Wundversorgung mit nicht-verklebenden Wundauflagen.
- Keinesfalls sollten okklusive Verbände verwendet werden, da sie zu Mazerationen führen und die Besiedlung mit Wundkeimen fördern können.
- Wichtig ist die Prophylaxe und die Behandlung von Infektionen in der Wunde oder deren Umgebung durch die Verwendung aseptischer oder antimikrobieller Wundauflagen sowie topischer Antibiotika.
- Für ein autolytisches Débridement der Hautnekrosen werden geeignete Verbandmittel wie Hydrogele oder Hydrofasern sowie Alginate verwendet. Die Wahl hängt von der Exsudatmenge und der Hautbeschaffenheit in der Wundumgebung ab.
Besondere Herausforderungen stellt die Wundversorgung des Spalthauttransplantats. Weitere Informationen dazu:
SpalthautentnahmenEmpfehlungen für die Pflege von Menschen mit Ulcus hypertonicum Martorell
Neben der Wundversorgung stellen Patientinnen und Patienten mit Ulcus hypertonicum Martorell zusätzliche Anforderungen an die pflegerische Versorgung:2,6,7
- Schmerzmanagement
Eine angemessene Therapie der starken Schmerzen verbessert die Lebensqualität der Betroffenen und ist für die Durchführung der chirurgischen Behandlung unerlässlich. Dazu erhalten sie eine Behandlung der nozizeptive Schmerzen nach dem Stufenschema der Weltgesundheitsorganisation (Stufen II und III). Häufig ist der Einsatz von Morphin erforderlich. Neuropathische Schmerzen werden mit Trizyklika oder Antiepileptika behandelt.2,6,7
- Kontrolle kardiovaskulärer Risikofaktoren
Bluthochdruck und Typ-2-Diabetes sind die entscheidenden Risikofaktoren für die Entstehung eines Ulcus hypertonicum Martorell. Daher ist eine strenge Blutdruck- und Blutzuckerkontrolle mit leitliniengerechter Antikoagulation während der Nachsorge wichtig, um das Rezidivrisiko zu senken. Weitere Maßnahmen mit Blick auf kardiovaskuläre Risiken sind die Raucherentwöhnung und die Gewichtsreduktion der häufig übergewichtigen Patientinnen und Patienten.2,6,7