PEG-Sonde: 5 Tipps, um eine Wundinfektion zu vermeiden
Bei Menschen mit einer PEG-Sonde kann es – gerade zu Beginn – zu lokalen Wundinfektionen kommen. Mit der richtigen Wundversorgung können Pflegekräfte die Haut um das Gastrostoma bestmöglich schützen.
Eine PEG-Sonde bietet die Möglichkeit, einen Menschen über den Magen-Darm-Trakt künstlich zu ernähren. Dabei wird eine Sonde von außen über die Bauchdecke in den Magen gelegt – der Begriff PEG steht für „Perkutane Endoskopische Gastrostomie“. Eine PEG-Sonde kann notwendig werden, wenn ein Patient über einen längeren Zeitraum eine künstliche Ernährung benötigt, z. B. bei neurologischen Erkrankungen mit Schluckstörungen oder bei Verengungen (Stenosen) im HNO-Bereich oder im oberen Magen-Darm-Trakt, z. B. durch Tumore. Auch im Koma oder zur Verbesserung der Lebensqualität bei Schwerstkranken kann eine PEG eingesetzt werden.
So gelingt eine gute Hautpflege rund um das Stoma
Wird eine PEG-Sonde gut gepflegt, kann sie über Monate und Jahre beschwerdefrei genutzt werden. Um Komplikationen des Stomas und der umliegenden Haut zu vermeiden, sollten Pflegekräfte die folgenden Grundsätze beachten.
Tipp 1: Das Stoma regelmäßig inspizieren
Nach der Neuanlage einer PEG-Sonde sollte auf Nachblutungen, Schmerzen und Entzündungszeichen geachtet werden. Hat sich die Wunde infiziert, muss dies möglichst schnell erkannt und behandelt werden. Die Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO)1 am Robert Koch-Institut (RKI) empfiehlt, in den ersten 1 bis ca. 10 Tagen nach der PEG-Anlage täglich einen sterilen Verbandwechsel durchzuführen. Ebenfalls ist der Verband bei Verschmutzung oder Durchfeuchtung zu wechseln.
Ist die initiale Wundheilung abgeschlossen (ca. 7–10 Tage nach Neuanlage), reichen Verbandwechsel alle 2 bis 3 Tage. Nach Abheilung und Granulation des Stomakanals (ca. 2–4 Wochen nach Neuanlage) ist ein Verband nicht zwingend erforderlich. Die PEG-Sonde muss auch nicht regelmäßig gewechselt werden. Wird die PEG-Sonde sorgfältig gepflegt, kann sie laut KRINKO 2 bis 5 Jahre in situ verbleiben.
Tipp 2: Den Verbandwechsel hygienisch korrekt durchführen
Der Verbandwechsel darf nur durch ausgebildete Pflegekräfte erfolgen. Vor der Durchführung ist eine hygienische Händedesinfektion erforderlich und es sollten Einmalhandschuhe getragen werden. Zunächst wird der alte Verband vorsichtig abgemacht. Anschließend wird die äußere Halteplatte geöffnet und die Sonde aus der Halteplatte gelöst. Jetzt die Halteplatte etwas von der Eintrittsstelle wegziehen. Der alte Verband wird abgeworfen, dann erneute Händedesinfektion und Handschuhwechsel. Nun die Einstichstelle auf Entzündungszeichen und Sekretabsonderungen beobachten.
Erfolgt der Verbandwechsel innerhalb der ersten Tage nach PEG- Anlage, sollten Stoma, Sondenschlauch und Halteplatte mit Hautdesinfektionsmittel eingesprüht und dank der Non- Touch- Methode mithilfe von Kompressen gereinigt werden. Dabei gilt: Das reizlose Stoma immer von innen nach außen reinigen, jede Kompresse nur einmal benutzen.
Tipp 3: Auf Entzündungszeichen umgehend reagieren
Ist die Einstichstelle gerötet und wird eitriges Exsudat sichtbar, erfolgt die Wundreinigung ausnahmsweise von außen nach innen (aseptischer Verbandwechsel). So wird die Wunde nicht durch infiziertes Exsudat vergrößert. In diesem Fall sollte die Haut mit einem alkoholischen Desinfektionsmittel oder einem Schleimhautdesinfektionsmittel auf Polihexanid-Basis desinfiziert werden. Auch kann eine Schlitzkompresse mit Aluminiumbedampfung oder Silberbeschichtung unterlegt werden.
Die KRINKO empfiehlt, dass der betreuende Arzt die Sondeneintrittsstelle direkt der nach Anlage einer PEG-Sonde täglich beurteilt. Ist die Wunde abgeheilt und hat sich ein Stomakanal ausgebildet, sollte er das Stoma anfangs alle 2–4 Wochen und später in längeren Intervallen inspizieren. Treten Rötungen, Pusteln, eitrige Exsudatbildung oder auch lokale Schmerzen auf, sollten diese dem behandelnden Arzt sofort mitgeteilt werden.
Wird eine PEG-Sonde gelegt, muss die betroffene Person (oder ihr gesetzlicher Vertreter) vor dem Eingriff immer aufgeklärt werden und in diesen schriftlich einwilligen. Die Anlage einer PEG erfolgt mithilfe einer Magenspiegelung (Gastroskopie) und wird unter Kurznarkose und örtlicher Betäubung durchgeführt.
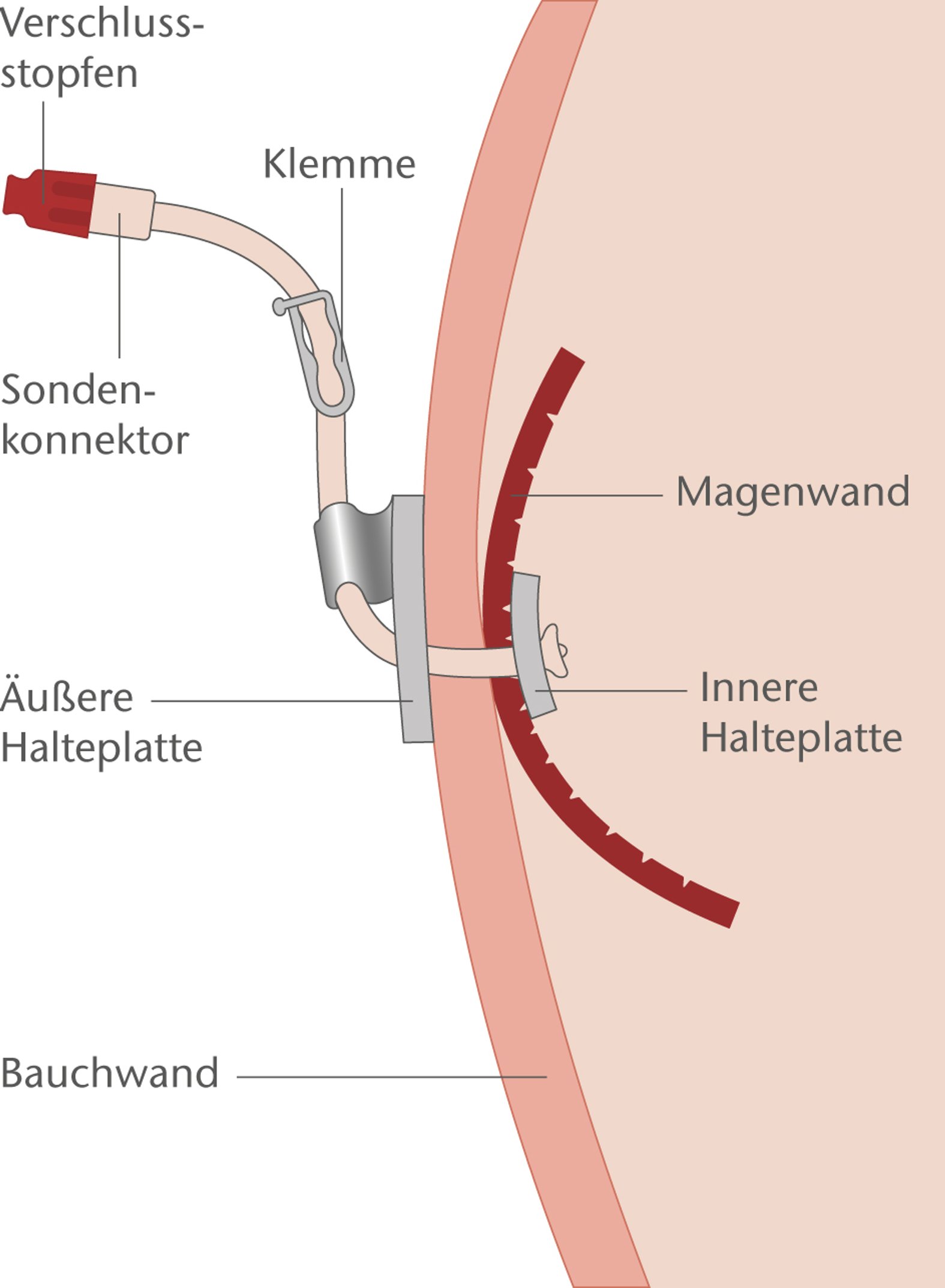
Tipp 4: Die PEG-Sonde bei jedem Verbandwechsel mobilisieren
Eine mögliche Komplikation bei der PEG ist das Buried-Bumper-Syndrom. Dieses entsteht dadurch, dass die innere Halteplatte zu fest auf die Schleimhaut der Magenwand drückt – in der Folge kann es zu Einwachsungen oder Druckschäden an der Mageninnenwand kommen. Um diese Komplikation zu vermeiden, sollte die PEG-Sonde ab dem 2. Tag bei jedem Verbandwechsel mobilisiert werden, d. h. sie wird aus der äußeren Halteplatte gelöst, 2–3 cm in den Magen geschoben, um 360° gedreht, wieder zurückgezogen und fixiert. Eine Ausnahme: Bei Lage der PEG im Jejunum (Leerdarm) darf die Sonde nicht gedreht werden, sondern nur vor- und zurückgeschoben werden. Sonst besteht die Gefahr einer Dislokation.
Tipp 5: Haut um die Eintrittsstelle trocken halten
Um eine lokale Wundinfektion zu vermeiden, muss für trockene und keimarme Wundverhältnisse gesorgt werden. Die KRINKO rät von einer täglichen Desinfektion der Einstichstelle oder gar der Applikation von Salben ab, um Mykosen und Ekzeme der Bauchhaut zu vermeiden. Empfohlen wird, die äußere Haut mit Wasser und milder (pH-hautneutraler) Seife zu pflegen. Bevor der neue Verband angelegt wird, muss die Sondeneintrittsstelle vollkommen trocken sein. Eine Schlitzkompresse, die zwischen Haut und Halteplatte um die Ernährungssonde gelegt wird, kann eine feuchte Kammer vermeiden. Zur erneuten Fixierung der Sonde wird die Sonde zurückgezogen, bis ein leichter Widerstand spürbar ist. Wichtig: Keinen starken Zug ausüben, da sonst das Risiko von Druckschäden an der inneren Magenwand besteht. Die Sonde wird dann wieder in die äußere Halteplatte eingelegt, sodass diese ca. 0,5 Zentimeter über Hautniveau ist. Danach wird sie ggf. mit einem Pflasterstreifen zusätzlich gegen Zug fixiert und neu verbunden. Anschließend folgt die Wunddokumentation.


