Morbus Crohn und Wunden: Praxiswissen für die Pflege
Morbus Crohn gehört zu den chronisch-entzündlichen Darmerkrankungen wie auch Colitis ulcerosa. Bei Menschen mit Morbus Crohn können Hautläsionen und Wunden entstehen, was zusätzliche, anspruchsvolle Anforderungen an die Pflege stellt.
Was ist Morbus Crohn?
Bei Menschen mit der chronisch-entzündlichen Darmerkrankung (CED) Morbus Crohn kann der gesamte Gastrointestinaltrakt vom Mund bis zum Anus von einer transmuralen (durch die Wand hindurch) Entzündung betroffen sein (Abb. 1). Die Ursachen von Morbus Crohn sind nicht vollständig geklärt. Man weiß inzwischen, dass unter anderem genetische Faktoren und Umwelteinflüsse zu einer Barriere-Störung der gastrointestinalen Grenzflächen (zum Beispiel der Schleimhäute) und zu einer Fehlregulation des Immunsystems beitragen. Allerdings ist noch nicht vollständig geklärt, welche weiteren Faktoren eine Rolle spielen.1,2
Wesentliche Merkmale von Morbus Crohn sind:1
- Morbus Crohn ist derzeit nicht heilbar.
- Die transmurale, gastrointestinale Entzündung manifestiert sich im Gastrointestinaltrakt im Wechsel von entzündlich veränderten und normalen Abschnitten (diskontinuierlich).
- Bei den Patientinnen und Patienten mit Morbus Crohn wechseln sich akute Erkrankungsphasen („Schub“) und symptomfreie Phasen (Remission) ab.
- Typische Symptome sind abdominelle Schmerzen, Gewichtsabnahme und Diarrhöen (Durchfälle) sowie Zeichen der extraintestinalen Entzündung (außerhalb des Verdauungstrakts).
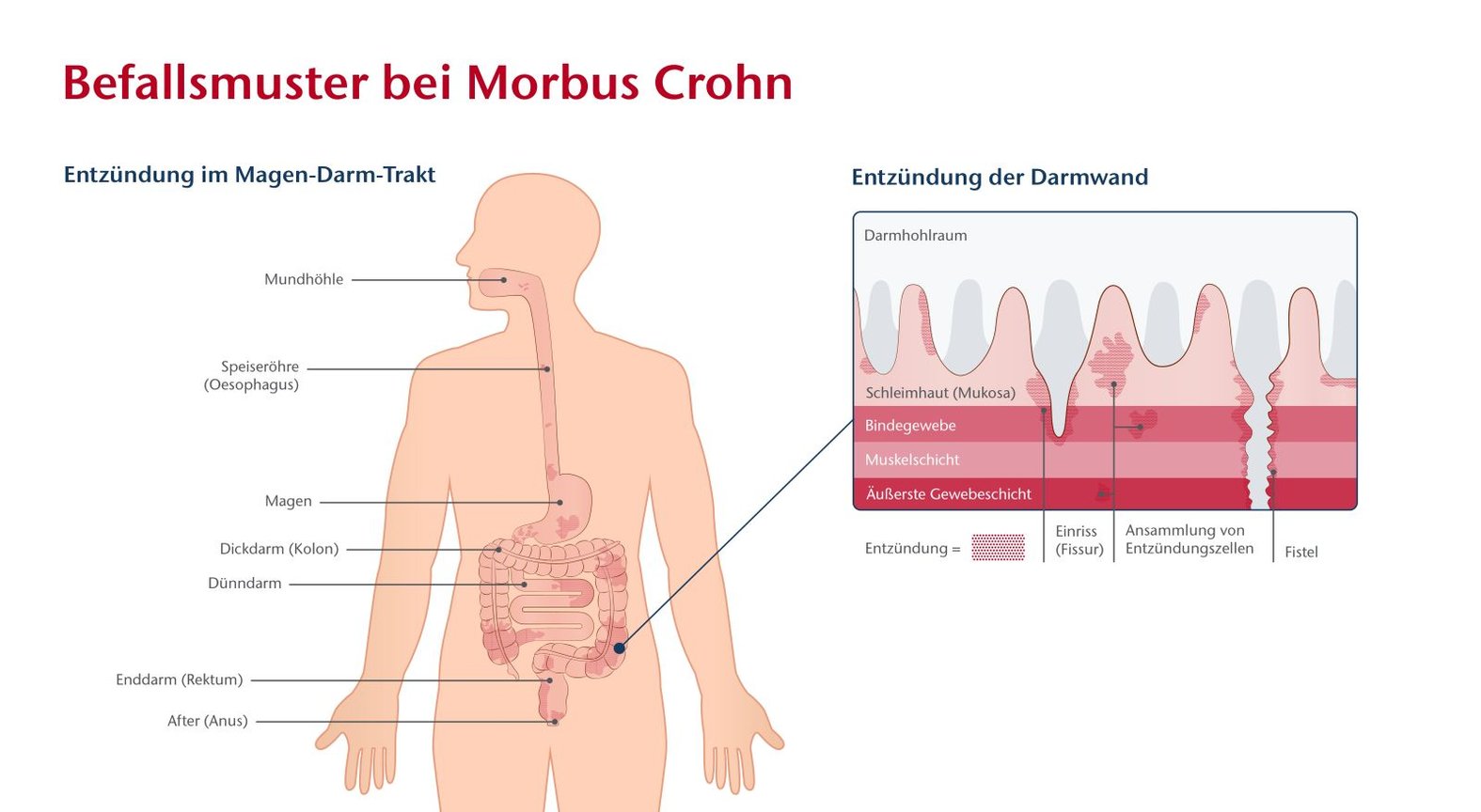
Was ist der Unterschied zwischen Morbus Crohn und Colitis ulcerosa?
Colitis ulcerosa gehört wie Morbus Crohn ebenfalls zu den chronisch-entzündlichen Darmerkrankungen mit einigen ähnlichen Symptomen. Allerdings unterscheiden sich beide Erkrankungen deutlich (Tab. 1).1-3
Tabelle 1: Unterschiede und Ähnlichkeiten zwischen Morbus Crohn und Colitis ulcerosa1-3,6
| Merkmal | Morbus Crohn | Colitis ulcerosa |
|---|---|---|
| Klinisches Bild |
|
|
| Intestinaler Befall |
|
|
| Verlauf | Diskontinuierliche, abwechselnd entzündliche und nicht entzündliche gastrointestinale Abschnitte | Kontinuierliche Ausbreitung im Kolon meist ausgehend vom Rektum |
| Histologie | Transmurales Entzündungsmuster | Mukosale/submukosale Entzündung (in der Schleimhaut) |
| Radiologische Zeichen |
|
|
| Zusammenhang mit dem Rauchen | ja | nein |
Häufigkeit von Morbus Crohn
Je nach Quelle leben in Deutschland 170.000 bis 200.000 beziehungsweise circa 250.000 Menschen mit Morbus Crohn.1,2
Morbus Crohn wird meist bei jungen Erwachsenen zwischen dem 15. und 25. Lebensjahr diagnostiziert. Daneben gibt es nochmal einen Anstieg an Diagnosen zwischen 56 und 65 Jahren. Allerdings ist dieser deutlich kleiner als in der Gruppe der 15- bis 25-Jährigen. Frauen und Männer sind gleichermaßen von der Erkrankung betroffen.1
Die Neuerkrankungsrate für Morbus Crohn liegt bei 2 bis 5 Personen pro 100.000 Einwohner pro Jahr. Seine Prävalenz beträgt in Europa zwischen 250 und 500 Personen pro 100.000 Einwohner.1 Andere Quellen geben 322 Personen pro 100.000 Einwohner als maximale Morbus Crohn-Prävalenz an.2 Seit einigen Jahren ist die Neuerkrankungsrate bei chronisch-entzündlichen Darmerkrankungen stabil, nachdem sie bei Morbus Crohn von 1950 bis 1980 stark zugenommen hatte. Aufgrund der längeren Lebenserwartung nimmt jedoch die Prävalenz von chronisch-entzündlichen Darmerkrankungen in der Bevölkerung zu.2
Behandlungsansätze für Morbus Crohn
Derzeit lässt sich Morbus Crohn nicht heilen. Die verschiedenen Therapiemaßnahmen zielen darauf ab, einen akuten Erkrankungsschub in Remission zu bringen und den symptomfreien Zustand so lange wie möglich zu erhalten. Übergeordnetes Therapieziel bei Morbus Crohn ist eine steroidfreie (kortisonfreie) komplette Remission bei guter Lebensqualität sowie die Vermeidung von Komplikationen und Folgeschäden. Dazu stehen folgenden Behandlungsansätze zur Verfügung:1,7
1. Medikamentöse Therapie
Medikamente werden vor allem bei einem akuten Erkrankungsschub von Morbus Crohn eingesetzt, um eine Remission zu induzieren. Die verschiedenen verfügbaren Wirkstoffe werden meist in einem Stufenschema aufeinander aufbauend angewendet. Dazu zählen:1,7
- Anti-entzündliche Wirkstoffe einschließlich Kortison
- Synthetische Wirkstoffe, die das Immunsystem hemmen (Immunsuppressiva)
- Biologika (monoklonale Antikörper), die in die Entzündungsreaktionen an verschiedenen Stellen eingreifen
Die Wahl der Medikamente ist abhängig von der Krankheitsaktivität, dem Befallsmuster, möglichen Komplikationen sowie von etwaigen extraintestinalen Manifestationen.1,7
Wenn eine Remission des akuten Morbus Crohn-Schubs erreicht wurde, kann eine remissionserhaltende Therapie durchgeführt werden. Eine Kortison-Therapie des Morbus Crohn wird während der Remission nicht empfohlen. Bei einem milden Verlauf kann auch auf eine remissionserhaltende Therapie verzichtet werden.7
2. Operation (chirurgische Therapie)
Rund 80 % der Menschen mit Morbus Crohn müssen sich mindestens einem operativen Eingriff unterziehen. Bei 40 % von ihnen sind wiederholte Operationen erforderlich.8 Allerdings gilt wie bei der medikamentösen Therapie, dass chirurgische Maßnahmen Morbus Crohn nicht heilen können. Operationen sind meistens bei Komplikationen indiziert – darunter Stenosen, Strikturen (Verengungen) oder Abszesse. Bei manchen Patientinnen und Patienten muss operiert werden, weil sie nicht auf Medikamente ansprechen (Therapie-Refraktärität).1,7
Bei der chirurgischen Therapie des Morbus Crohn kann zum Beispiel ein Teil des Dickdarms und/oder des Rektums entfernt werden. Die Operationsmethode hängt von der konkreten Indikation ab.7,9
3. Endoskopie
Manche Patientinnen und Patienten mit Morbus Crohn-bedingten Stenosen können endoskopisch mit einer Ballondilatation statt chirurgisch behandelt werden.1
4. Ergänzende Therapieformen
Neben den genannten Ansätzen zur Remissionsinduktion und bei Komplikationen können Menschen mit Morbus Crohn ergänzend mit den folgenden Maßnahmen behandelt werden:1,7
- Ernährungstherapie: Menschen mit Morbus Crohn sollten sich gesund und vollwertig mit einem hohen Obst- und Gemüseanteil ernähren, sofern keine spezifische Krankheitssituation vorliegt. Manche Patientinnen und Patienten – vor allem Kinder und Jugendliche – erhalten im akuten Schub eine enterale Ernährung (künstliche Ernährung über eine Magensonde), um eine Remission zu induzieren.
- Ausgleich von Mangelerscheinungen: Morbus Crohn kann mit verschiedenen Nährstoffmangelzuständen einhergehen – zum Beispiel einer Eisenmangelanämie sowie eine Unterversorgung mit Vitamin B12 und Folsäure. Sie können mit den fehlenden Nährstoffen supplementiert werden.
- Psychotherapie: Ein relevanter Anteil der Patientinnen und Patienten mit Morbus Crohn ist von psychischen Erkrankungen betroffen. Daher wird eine psychotherapeutische Mitbehandlung empfohlen.
- Rauchverzicht: Patientinnen und Patienten mit Morbus Crohn sollten auf das Rauchen verzichten.
Morbus Crohn und Wunden
Bei Patientinnen und Patienten mit Morbus Crohn können aus unterschiedlichen Gründen Hautläsionen und Wunden entstehen.
1. Fisteln und Abszesse
Etwa ein Viertel der Menschen mit Morbus Crohn entwickelt innerhalb von 20 Jahren Fisteln – meist im Bereich des Anus (perianal). Fisteln können die Lebensqualität der Betroffenen erheblich beeinträchtigen und stellen eine therapeutische Herausforderung dar.7 Perianale Fisteln (Analfisteln) sind röhrenartige Gänge, die sich zwischen dem Enddarm und der Haut um die Afteröffnung bilden. Sie verlaufen häufig quer durch die Schließmuskeln des Anus. Aus einer perianalen Fistel kann sich ein Analabszess mit einer abgekapselten Eiteransammlung entwickeln. Symptomatische Fisteln und Abszesse werden häufig mit einer medikamentösen und chirurgischen Kombinationstherapie behandelt. Ziel ist es, eine Abflussmöglichkeit (zum Beispiel mit einer Fadendrainage) für die Fisteln zu schaffen, um einen Abszess zu verhindern.10
Die Pflege von Fisteln ist wichtig für den Therapieerfolg. Wesentliche Aspekte sind dabei beispielsweise:10
- Trocken halten der Fistel zum Beispiel mit Vlieskompressen
- 2- bis 3-mal tägliche Reinigung der Fistel sowie nach jedem Stuhlgang mit vorsichtigem trocken tupfen der Wunde
- Bedecken der Fistelwunde mit einer trockenen, sterilen Kompresse
Nach der operativen Behandlung von perianalen Fisteln kann eine Stoma-Versorgung erforderlich sein.5,10
2. Perianale Erkrankungen
Neben perianalen Fisteln und Abszessen können bei Menschen mit Morbus Crohn weitere perianale Läsionen entstehen:11
- Mazeration und oberflächliche Erosion der perianalen Haut aufgrund von chronischer Diarrhö.
- Marisken (kleine Hautlappen um den Anus) häufig in Kombination mit Mazerationen.
- Fissuren (Einrisse der Haut um den Anus)
- Stenose des Analkanals
3. Mundgeschwüre
Etwa 10 % der Menschen mit chronisch-entzündlichen Darmerkrankungen weisen chronisch rezidivierende Aphthen (Stomatitis aphthosa) auf. Die Beschwerden lassen sich durch das Spülen mit Salbei-Tee oder Kochsalzlösung sowie mit topischen Medikamenten lindern. Außerdem kann es in seltenen Fällen zu schmerzhaften, aphthösen Ulzera an der Zungenschleimhaut (Pyostomatitis vegetans) kommen.3
4. Hautmanifestationen
Bei etwa 10 % bis 15 % der Morbus Crohn-Fälle sind auch die Haut beziehungsweise die Schleimhäute betroffen. Mögliche Hautmanifestationen mit assoziierten Wunden sind:3
- Erythema nodosum (entzündliche Knoten unter der Haut, meist symmetrisch im Bereich der Schienbeine). Das Auftreten eines Erythema nodosum korreliert häufig mit einer intestinalen Krankheitsaktivität.3,7,12
- Pyoderma gangraenosum3 (schmerzhafte, ulzerierende Hautläsionen)
- Hidradenitis suppurativa3 (Acne inversa)
5. Hautschädigungen durch die medikamentöse Behandlung
Viele der Medikamente zur Behandlung von Morbus Crohn – zum Beispiel Kortison und Biologika – können kutane Nebenwirkungen verursachen. Dazu zählen Psoriasis-ähnliche Dermatosen, Exantheme, Ekzeme und Akne-ähnliche Dermatitis bis hin zu Melanomen und nicht-melanotischen Hautkarzinomen.7
6. Nährstoffmangel/Malnutrition
Bei chronisch-entzündlichen Darmerkrankungen wie Morbus Crohn kann die Absorption von wichtigen Nährstoffen beeinträchtigt sein. Eine Unterversorgung, beispielsweise mit den Vitaminen B2 und B3 sowie mit Zink oder Biotin, kann unter anderem zur Entwicklung von Hautulzerationen und Dermatitiden beitragen.3 Außerdem kann ein schlechter Ernährungszustand die Wundheilung beeinträchtigen.13
Pflege von Menschen mit Morbus Crohn
Menschen mit Morbus Crohn stellen besondere Anforderungen an die Pflege, zumal die Erkrankung die meist jüngeren Patientinnen und Patienten vielfältig schwer belastet. Zu den pflegerischen Aufgaben gehören unter anderem:4,5
- Postoperative Betreuung nach einer chirurgischen Behandlung des Morbus Crohn, einschließlich der Versorgung der OP-Wunden: Ein wichtiger Aspekt ist die Unterstützung bei der postoperativen Kontrolle des Stuhlgangs.
- Umgang mit Stuhlinkontinenz, insbesondere während des stationären Aufenthalts: Dazu gehört die Beratung der Patientinnen und Patienten zur Ernährung und zur Inkontinenzversorgung.
- Versorgung von Fisteln: Neben dem Wundmanagement, einschließlich Hautschutz, ist es wichtig die Betroffenen zum selbstständigen Umgang mit Fisteln zu beraten.
- Schmerzmanagement: Die meisten Patientinnen und Patienten leiden unter schwer kontrollierbaren Abdominalschmerzen und bis zu 70 % haben Schmerzen während eines Morbus Crohn-Schubs. Bei der analgetischen Therapie ist es wichtig, etwaige Nebenwirkungen und Interaktionen im Blick zu behalten. Außerdem kann eine Knierolle bauchdeckenentlastend wirken und somit zur Schmerzreduktion beitragen.
- Ernährungsberatung: Viele Patientinnen und Patienten mit Morbus Crohn brauchen Unterstützung und Schulung zur Ernährung – insbesondere nach Operationen oder bei Verlaufsformen mit Strikturen (Verengungen im Darm).
- Beratung zur Tabakentwöhnung: Das Rauchen kann das Krankheitsgeschehen negativ beeinflussen. Daher ist es wichtig, dass die Betroffenen auf das Rauchen verzichten.
- Enterale Ernährungstherapie applizieren: Gerade junge Patientinnen und Patienten können von einer enteralen Ernährung profitieren.
- Psychische und soziale Betreuung: Morbus Crohn bringt für viele der eher jüngeren Betroffenen starke psychische und soziale Belastungen mit sich, zumal sie meistens „mitten im Leben“ stehen. Daher ist eine emotionale, soziale und psychologische Unterstützung der Patientinnen und Patienten durch Pflegefachpersonen sehr wichtig.
In anderen europäischen Ländern gibt es schon seit längerem sogenannte IBD-Nurses (etwa: Pflegefachpersonen für chronisch-entzündliche Darmerkrankungen, CED). Seit einiger Zeit ist auch in Deutschland eine Fortbildung zur CED-Fachassistenz über das „Kompetenznetz Darmerkrankungen“ möglich. Darüber hinaus bietet die Ärztekammer Westfalen-Lippe gemeinsam mit anderen Kooperationspartnern die Weiterbildung zur „Versorgungsassistenz CED“ an, die bundesweit anerkannt ist.7