IRBESA-PP: Checkliste für eine interprofessionelle Behandlung des diabetischen Fußsyndroms
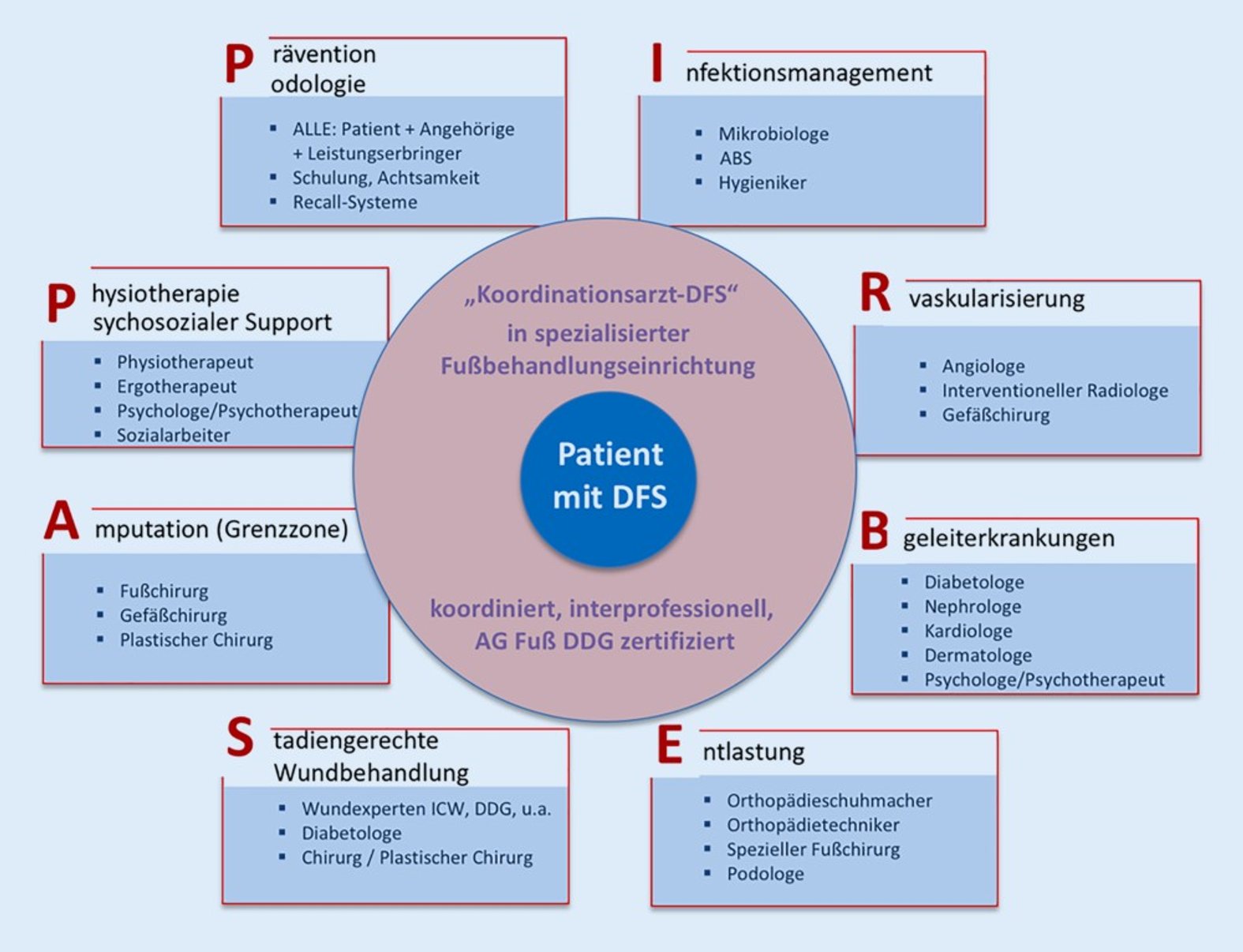
Hinter der Abkürzung IRBESA-PP stehen die Bausteine eines interprofessionellen Konzepts zur Behandlung des diabetischen Fußsyndroms (DFS). Damit gilt das IRBESA-PP-Konzept als Checkliste für eine umfassende DFS-Versorgung.
Was heißt IRBESA-PP?
Das IRBESA-PP-Behandlungskonzept wurde 2019 erstmals publiziert.2 Bei dieser Abkürzung handelt es sich um die jeweils ersten Buchstaben der acht erforderlichen Bausteine als Checkliste für die umfassende Behandlung und (Rezidiv-)Prophylaxe des diabetischen Fußsyndroms (DFS):1,2
- I Infektionsmanagement
- R Revaskularisierung
- B Begleiterkrankungen
- E Entlastung
- S Stadiengerechte Wundbehandlung
- A (Grenzzonen-)Amputation
- P Physiotherapie und psychosoziale Unterstützung
- P Prävention inklusive Podologie
Im Mittelpunkt dieser acht Behandlungsbausteine steht der Koordinationsarzt in einer spezialisierten Fußbehandlungseinrichtung, die von der Arbeitsgemeinschaft (AG) Fuß der Deutschen Diabetes Gesellschaft (DDG) zertifiziert wurde (Abb. 1).2
Das IRBESA-PP-Konzept ist eine Weiterentwicklung der folgenden inzwischen veralteten Behandlungsansätze:2-4
- IRA: Infektsanierung, Revaskularisation und Amputation
- IRAS: Infektsanierung, Revaskularisation, Amputation und Schuhversorgung/Prophylaxe
- IRAN: Infektionskontrolle, Revaskularisation, Amputation und Nachsorge
Dabei integriert das deutsche IRBESA-PP-Konzept die Erkenntnisse und Empfehlungen aktueller internationaler Leitlinien, wie zum Beispiel der „International Working Group on the Diabetic Foot“ (IWGDF).2
Worum geht es beim IRBESA-PP-Konzept?
Im Sinne einer Checkliste umreißt das IRBESA-PP-Konzept die acht wesentlichsten Bausteine der Diagnostik und Therapie des DFS:2
1. I – Infektionsmanagement
Der wichtigste Grundsatz des Infektionsmanagements beim DFS lautet: Ärztinnen und Ärzte müssen immer prüfen, ob bei Patientinnen und Patienten mit DFS eine Wundinfektion vorliegt. In diesem Fall gilt es, den Schweregrad der Infektion nach einem standardisierten Schema zu klassifizieren – idealerweise nach der IWGDF-Klassifikation aus dem Jahr 2019 in leichte, mittelschwere und schwere Infektionen. Diese Einteilung ist ausschlaggebend für die weitere Behandlung der Infektion, beispielsweise hinsichtlich der Wundversorgung, Antibiotikawahl und Notwendigkeit einer stationären Versorgung. Zum Infektionsmanagement gehört auch ein Hygieneplan, den alle Einrichtungen benötigen, die z. B. Menschen mit akutem DFS behandeln.2
2. R – Revaskularisierung
Voraussetzung jeder Wundheilung – einschließlich des DFS – ist eine ausreichende Durchblutung des Wundareals. Deshalb ist es wichtig, den Durchblutungsstatus sorgfältig zu evaluieren und eine relevante periphere arterielle Verschlusskrankheit (pAVK) leitliniengerecht zu behandeln. Außerdem gilt es, vor jeder Amputation die Notwendigkeit und die Möglichkeit einer Revaskularisation zu prüfen.2
Online-Fortbildungen zum Diabetischen Fußsyndrom

Mit DRACO WUNDE+ gibt es endlich ein Weiterbildungsangebot für MFA, das Fragen zur Wundheilung beantwortet und das ganze Wundwissen komplett abbildet.
Alle Infos3. B – Begleiterkrankungen
In der Regel haben Menschen mit einem DFS relevante Begleiterkrankungen, die die Wundheilung und die Prognose erheblich beeinflussen. Wichtig ist, diese Erkrankungen zu erkennen und richtig zu behandeln, zum Beispiel:
- Metabolische Störungen
- Beeinträchtigtes Immunsystem
- Angiologische Komorbiditäten (neben einer pAVK)
- Herzinsuffizienz
- Gerinnungsstörungen
- Vaskulitis
- Depressive und demenzielle Erkrankungen
- Schwere Formen einer Adipositas
Übrigens: Nicht bei jeder Läsion am Fuß eines Menschen mit Diabetes handelt es sich zwangsläufig um ein DFS. Umso wichtiger ist eine sorgfältige differenzialdiagnostische Abklärung der zugrundeliegenden Ursache.2
4. E – Entlastung
Unabdingbar für die Wundheilung beim DFS ist es, die betroffenen Fußareale zu entlasten. Allerdings versagen – neuropathiebedingt – bei den meisten Menschen mit DFS die körpereigenen Warnmechanismen (loss of protective sensation, LOPS), dank derer Gesunde für eine rechtzeitige Entlastung sorgen. Daher ist es entscheidend, den Betroffenen mit DFS verständlich zu vermitteln, warum und wie sie ihren verletzten Fuß entlasten müssen. Die Leitlinien empfehlen die folgenden Entlastungshilfsmittel:
- Erstlinienbehandlung: nicht abnehmbare kniehohe Entlastungsorthese
- Zweit- und Drittlinientherapie (bei Kontraindikationen oder Unverträglichkeiten): abnehmbare kniehohe oder knöchelhohe Entlastungsorthese
- Viertlinientherapie: passendes Schuhwerk mit gefilztem Schaumstoff
Wenn die genannten Optionen keine Entlastung bringen, können verschiedene chirurgische Eingriffe zur Korrektur der Fußstellung in Betracht kommen. Ein wichtiger Beitrag zur Entlastung leistet auch die podologische Behandlung mit dem regelmäßigen Abtragen von Hyperkeratosen und der Behandlung von einwachsenden Fußnägeln.2
5. S – Stadiengerechte Wundbehandlung

Für das DFS gelten die Grundregeln einer stadiengerechten Wundversorgung nach den Prinzipien der feuchten Wundbehandlung (mit wenigen Ausnahmen). Ihre Grundlage ist ein sorgfältiges, meist scharfes, Débridement. In manchen Fällen kann die Anwendung einer Unterdruck-Wundtherapie (negative pressure wound therapy, NPWT) oder einer hyperbaren Sauerstofftherapie (HBOT) als Unterstützung infrage kommen.
6. A – (Grenzzonen-)Amputation
Amputationen kommen erst infrage, wenn die bereits beschriebenen Maßnahmen umgesetzt wurden (insbesondere der Versuch einer Revaskularisation). Dabei ist es das Ziel, den Fuß so weit wie möglich zu erhalten und Major Amputationen zu vermeiden.
Das heißt, Amputationen sollten nach Möglichkeit als Grenzzonenamputation – bis zum Übergangsbereich zwischen vitalem und nekrotischem Gewebe – durchgeführt werden.2
Wichtig zu wissen: Zweitmeinung bei drohender Amputation
Alle Patientinnen und Patienten mit DFS haben einen Anspruch auf eine Zweitmeinung, wenn ihnen eine Amputation empfohlen wird.
7. P – Physiotherapie und psychosoziale Unterstützung
Die beiden Bausteine Physiotherapie und psychosoziale Unterstützung wurden unter einem Punkt zusammengefasst:2
- Physiotherapie: Bei Menschen mit DFS besteht das Dilemma, dass sie einerseits ihren verletzten Fuß entlasten sollen und andererseits, aufgrund ihres Diabetes, körperliche Bewegung wichtig ist. Das heißt, bei der Physiotherapie geht es um gezielte Interventionen, um muskulären Dysbalancen, Muskelatrophien, Verkürzungen von Muskeln und Sehnen sowie Gleichgewichts- und Koordinationsstörungen vorzubeugen. Dabei ist es jedoch wichtig, den betroffenen Fuß zu entlasten.
- Psychosoziale Unterstützung: Für Menschen mit DFS bedeutet die Erkrankung und ihre langwierigen Behandlungsmaßnahmen eine erhebliche Belastung, die das gesamte soziale Umfeld betrifft. Eine psychosoziale Unterstützung durch besonders qualifizierte psychologische Fachkräfte kann den Behandlungserfolg unterstützen und das psychische Wohlbefinden der Betroffenen verbessern.2

8. P – Prävention inklusive Podologie
Auch das zweite „P“ des IRBESA-PP-Konzepts steht für zwei Bausteine:2
- Prävention: Das DFS ist nicht heilbar. Das heißt, jede Behandlung kann lediglich zur Remission der Erkrankung führen. Dabei geht das DFS in ein inaktives, stabiles Stadium ohne akute Ulzerationen über. Umso wichtiger sind präventive Maßnahmen, vor allem die regelmäßige und sorgfältige Untersuchung der Füße, nach einer erfolgreichen DFS-Behandlung.
- Podologie: Zu den Präventionsmaßnahmen gehört insbesondere die podologische Behandlung wie das Abtragen von Hornhaut und die Nagelpflege. Außerdem können Podologinnen und Podologen während der häufigen Termine die Füße und das Schuhwerk engmaschig kontrollieren.2