Fallbeispiel: Großflächiger Sakraldekubitus nach Darmresektion
Ein an Darmkrebs erkrankter Patient litt nach einer Darmresektion an einem großflächigen Sakraldekubitus der Kategorie 4. Eine operative Therapie brachte zunächst nicht den erhofften Behandlungserfolg. Lesen Sie in diesem Fallbeispiel inklusive Bildern, wie die Wundsituation schließlich doch verbessert werden konnte.
Geschlecht
Mann
Alter
76 Jahre
Führende Wundursache
reduzierter Allgemeinzustand, eingeschränkte Mobilität nach Darmresektion (Darmteilentfernung)
Diabetes mellitus
nein
Risikofaktoren
reduzierter Allgemeinzustand, Immobilität
Lokalisation der Wunde
Kreuzbein (Os sacrum)
Wundart
chronisch
Wundgrund
Fibrin
Wundumgebung
unauffällig
Wundrand
gerötet
Ausgangssituation
Der 76-jährige Patient Herr B. litt an einem Darmtumor. Dieser wurde mittels Darmresektion und Anlage eines Dünndarmstoma therapiert. Trotz eines reduzierten Allgemeinzustandes wurde Herr B. nach der OP aus dem Krankenhaus entlassen, was im Zusammenspiel mit einer kaum durchführbaren Mobilisation zur Entstehung eines tiefen, großflächigen Sakraldekubitus führte.
Anamnese
Diagnose
Therapie
Dokumentierter Wundverlauf
Herr B. war 76 Jahre alt und litt an einem Dünndarmtumor. Dieser wurde mittels einer Darmresektion und Stomaanlage behandelt. Nach der Operation wurde Herr B. trotz eines reduzierten Allgemeinzustands und kaum möglicher Mobilisation aus dem Krankenhaus entlassen. In der Folge entstand bei ihm ein tiefer, großflächiger Sakraldekubitus.
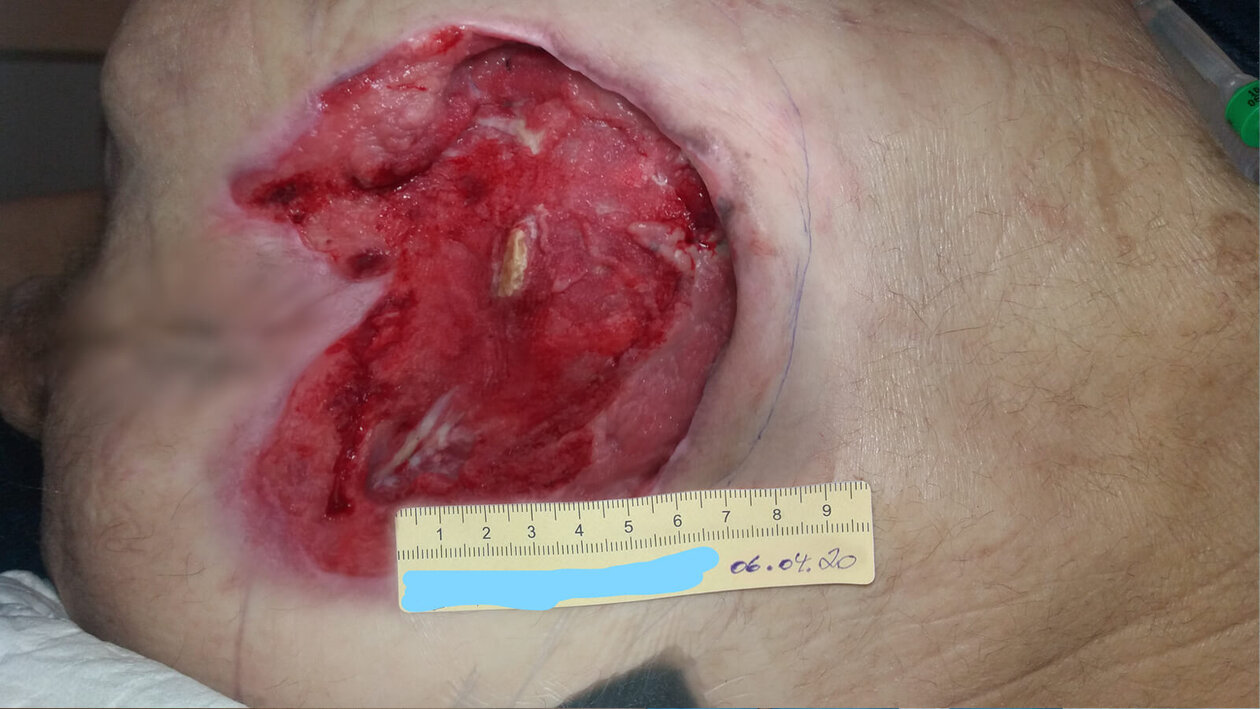
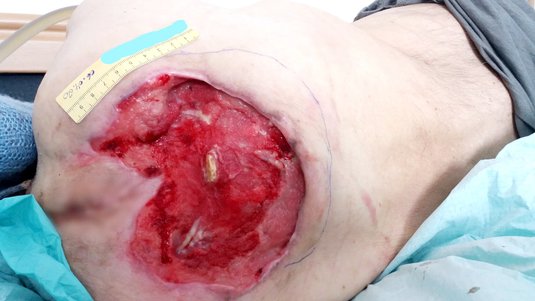
Die Versorgung des Kategorie-4-Dekubitus erfolgte ab März 2020 zunächst ambulant (Bild 1). Als Vorbereitung auf eine geplante Lappenplastik wurde im April eine Wundkonditionierung per Unterdrucktherapie durchgeführt (Bild 2). Anfang Mai wurde Herr B. schließlich operiert und im Juni in die Häuslichkeit entlassen. Die Lappenplastik war dabei erfolgreich, eine ebenfalls durchgeführte Spalthautabdeckung funktionierte jedoch nicht und führte zur Entstehung einer Unterminierung (Bild 3). Von daher genehmigte die Krankenkasse von Herrn B. eine erneute Unterdrucktherapie, die auch durchgeführt wurde.
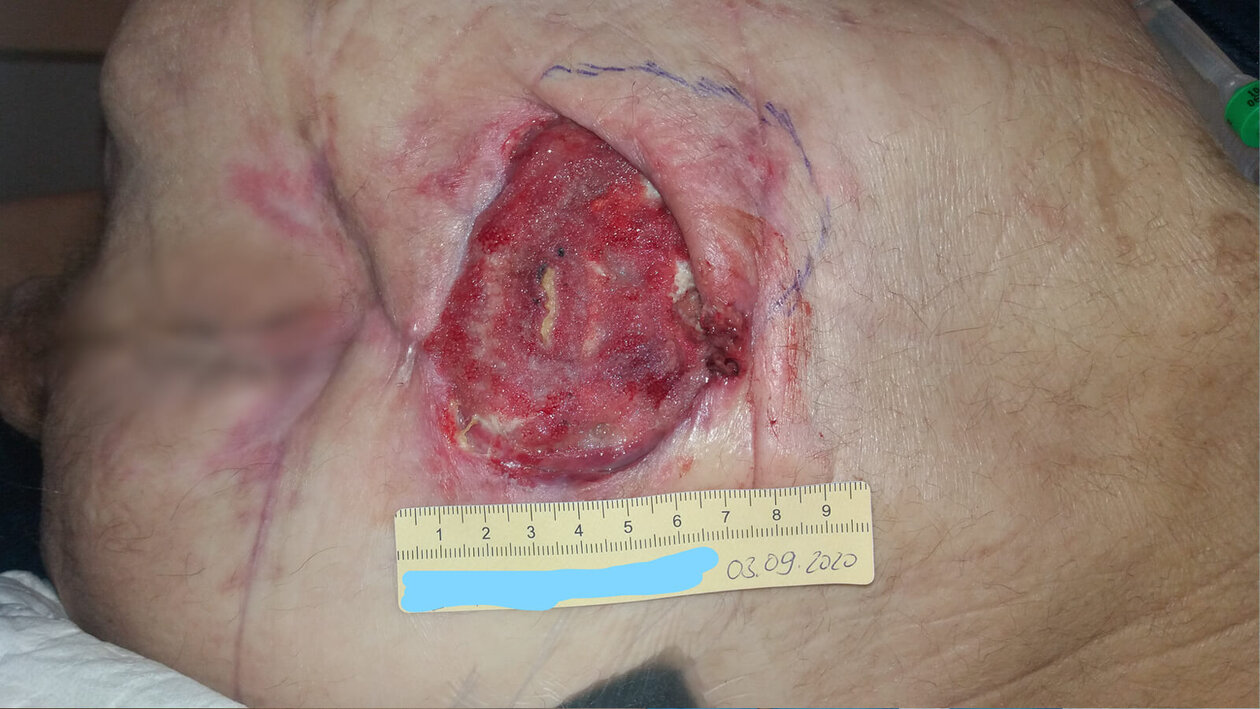
Bis zum August verbesserte sich die Wundsituation dank der Unterdrucktherapie deutlich (Bild 4). Auch die Unterminierung verkleinerte sich. Die Therapie konnte auf einen Superabsorber sowie eine Fixierung mit Transparentfolie umgestellt werden. Der Verbandswechsel fand bis Anfang September alle 2 Tage statt (Bild 5). Danach verschlechterte sich der Zustand von Herrn B. aufgrund seiner onkologischen Grunderkrankung deutlich. Mitte September 2020 erlag Herr B. seiner Krebserkrankung.
Ziel der Unterdrucktherapie (auch Vakuumtherapie genannt) ist es, das Wachstum neuen Gewebes sowie den Abtransport des Wundexsudats zu unterstützen. Dazu wird die Wunde luftdicht verschlossen und es wird mittels einer Pumpe ein leichter Unterdruck erzeugt. Das Exsudat wird dabei in ein Behältnis abgeleitet.
Bitte beachten Sie, dass es sich hier um ein konkretes Fallbeispiel handelt, das nur eine mögliche Behandlungsoption darstellt.