Drainagen (Medizin): Definition, Arten, Wundversorgung
Was ist eine Wunddrainage? Wunddrainagen sind medizinische Einmalartikel, die Flüssigkeiten, wie Blut oder Wundsekret, aus dem Körperinneren ableiten, insbesondere nach Operationen. Durch die Entlastung der Wunde und das Verhindern von Flüssigkeitsansammlungen tragen sie zusammen mit der richtigen Wundversorgung dazu bei, die Wundheilung zu beschleunigen.
Wenn OP-Wunden oder chronische Wunden nicht richtig heilen, können Flüssigkeitsansammlungen wie Blut oder Wundsekret dafür verantwortlich sein. Entsprechend wichtig ist es, diese aus dem Körperinneren bzw. der Wunde nach außen abzuleiten. Dafür werden in der Medizin Drainagen (“Drain” = Abfluss) gelegt. Sie können die Entstehung von Hämatomen und Seromen (Exsudat / Lymphflüssigkeit) sowie eitrigen Hohlräumen verhindern. Zudem fördert das Ableiten der Flüssigkeit aus dem betroffenen Gewebe in der Wundversorgung das Zusammenziehen der Wundränder, was auch der Behandlung chronischer Wunden zugutekommt.
Worauf kommt es bei der Wundversorgung von Drainagen-Patienten an?
Drainagen haben im Kern eine zentrale Aufgabe: Als medizinische Behandlungsmethode dienen sie dem Ableiten von überflüssigen Körperflüssigkeiten oder Gasen.
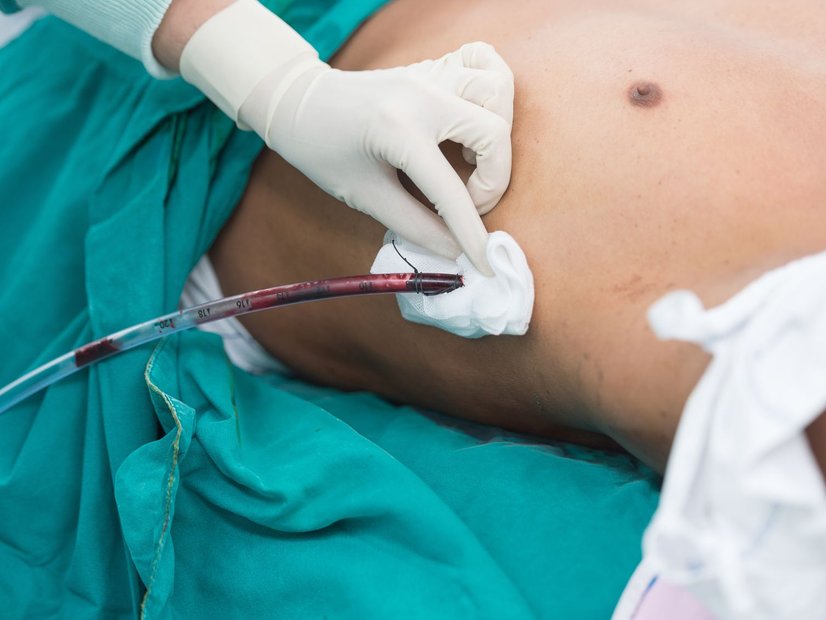
Wird eine Drainage zu diesem Zweck platziert, wird sie meist mittels einer Annaht fixiert. Das ist wichtig, um eine Lageveränderung – ein Heraus- und Hineingleiten – der Drainage zu vermeiden. Generell gilt bei Drainagen, dass ihre Positionierung eine wichtige Rolle spielt. Diese ist so zu befestigen, dass die Bewegung des Patienten minimal eingeschränkt und der Schlauch nicht abgeknickt ist.
Anschließend wird ein steriler Verband aufgelegt. Es ist wichtig, dass alle mit einer Drainage in Verbindung stehenden Arbeitsschritte – von der Anlage über die Versorgung bis hin zum Wechsel der Auffangbehälter – unter aseptischen Arbeitsbedingungen vorgenommen werden, da Keime eine Drainage als potenzielle Eingangspforte in den Körper nutzen können. Zur aseptischen Arbeitsweise gehören neben der Händedesinfektion sterile Arbeitskleidung (inkl. Mundschutz und Haube) sowie die Verwendung eines sterilen Abdecktuches.
Ist der Verband, der die Drainage umgibt, feucht oder mit Blut getränkt, muss dieser gewechselt werden, denn er stellt einen potenziellen Nährboden für Krankheitserreger dar.
Wichtig ist es, die Funktion und den Sitz einer Drainage regelmäßig zu überwachen und das aufgefangene Sekret hinsichtlich Aussehen, Menge, Geruch und Konsistenz zu beurteilen. Auftretende Komplikationen wie Lageverschiebung, Verschmutzung oder Infektionszeichen lassen sich so rechtzeitig erkennen und eine ärztliche Meinung kann hinzugezogen werden. Gegebenenfalls ist es sinnvoll, einen Wundabstrich vorzunehmen.
Wechsel des Auffangsystems
Der Wechsel eines Drainageauffangsystems bedarf einer ärztlichen Anordnung – beispielsweise, wenn es Funktionsstörungen gibt oder das Behältnis voll ist.
Dabei werden routinemäßige Wechsel, wie sie etwa bei Verbänden üblich sind, bei Drainagen nicht empfohlen. Denn jede Form des Eingriffs in ein geschlossenes System kann das Eindringen von Keimen begünstigen.
Ist der Wechsel einer Drainage notwendig, muss sichergestellt werden, dass Schlauch- und Auffangsystem zueinander passen. Pflegende müssen dann unter hygienischen Bedingungen die Diskonnektionsstelle desinfizieren und sollten die Wunde gegebenenfalls mit NaCl-Lösung reinigen. Zudem empfiehlt es sich einen Bettschutz unterzulegen. Das neue Auffangsystem wird dann mittels Non-Touch-Technik (hierbei gilt der Grundsatz, dass alle Instrumente und Materialien, die mit der Wunde in Berührung kommen, steril sein müssen; die Wunde wird nicht mit den Händen berührt) mit dem Drainagesystem verbunden und die Funktion sowie der Sitz der Drainage überprüft.
Versorgung der Drainage bei chronischen Wunden
Auch bei chronischen Wunden kommen Drainagen zum Einsatz.
Nach dem Prinzip der Adhäsionsdrainage kommen dabei saugfähige Materialien wie Schaumstoffe in Kombination mit einem dünnen Schlauch zum Einsatz. Diese Komponenten werden mithilfe eines Folienverbands am wundnahen Gewebe festgeklebt. Das Wundsekret kann sich im Schaumstoff sammeln und wird über den Schlauch nach außen geführt. Bei diesem Verfahren ist sorgfältige Hygiene wichtig.
Alternativ nutzt man beim modernen Wundmanagement saugfähige Wundauflagen wie Superabsorber, Schaumstoffe, Alginate oder Hydrofasern. Diese sind für Wundtherapeuten unkomplizierter anzuwenden. Die Alginatkompresse aus Calciumalginat-Fasern dient beispielsweise als saugfähiges Material dazu, das Wundsekret bei der Adhäsionsdrainage zu sammeln. Zudem schafft es ein idealfeuchtes Wundmilieu und unterstützt den Heilungsprozess.
Auf dem aktuellsten Stand bleiben: Die ePA
Wann wird eine Wunddrainage entfernt?
Gewöhnlich werden Drainagen nach ein bis drei Tagen entfernt.
Ein Beispiel dafür ist die postoperative Wunddrainage (Redondrainage), die in der Regel nach zwei bis drei Tagen wieder entfernt wird. Wichtig ist: Sobald eine Drainage nicht mehr benötigt wird, sollte sie umgehend entfernt werden. Grundsätzlich haben sie ihren Zweck erfüllt, wenn der Körper keine Wundflüssigkeit mehr produziert.
Mit welchen Risiken sind Drainagen verbunden?
Das Anlegen einer äußeren Wunddrainage ist ein risikoarmes Verfahren.
Wie bei allen Eingriffen besteht aber das Risiko einer Wundinfektion. Alle Katheter-Systeme stellen grundsätzlich eine Eintrittspforte für Keime dar. Diese können im Inneren des Schlauchs in den Körper gelangen oder an der Außenwand des Schlauches entlang aufsteigen. Je länger der Schlauch im Körper verbleibt, desto höher ist die Infektionsgefahr. Bei den meisten Drainage-Systemen beginnt die aufsteigende Infektion schon nach zwei Tagen.
Komplikationen bei liegenden Drainagen können sich durch das Verwachsen des Schlauchs mit dem Gewebe ergeben, sodass das Entfernen einer Drainage für den Betroffenen schmerzhaft sein kann.
Neben dem Infektionsrisiko besteht die Gefahr, dass Patienten sich den Schlauch selbst herausziehen oder dieser von alleine herausrutscht. Deshalb muss das Pflegepersonal den Sitz der Drainage regelmäßig kontrollieren.
Das Autorenteam Wild und Sukka benennt außerdem den Faktor “falsche Sicherheit” als ein Risiko, das den Einsatz von Drainagen begleiten kann. Dabei weisen sie darauf hin, dass Drainagen, die nur wenig Sekret abfließen lassen, zu der Fehleinschätzung verleiten können, eine postoperative Nachblutung auszuschließen. Diese könnte sich jedoch einfach an einer anderen Stelle befinden oder etwa das Ableiten durch Koagel (Gerinnsel) im Schlauch behindert sein.
Welche Drainage-Arten gibt es?
Je nach Wirkungsort unterscheidet man zwischen inneren und äußeren Drainagen. Dabei stellen innere Drainagen Verbindungen zwischen Organen oder anderen inneren Körperbereichen dar, äußere Drainagen leiten Inneres (Flüssigkeiten oder auch Gase) nach außen ab.
Innere Drainagen
Innere Drainagen werden operativ oder minimalinvasiv angelegt. Sie dienen dem Umgehen von inneren Hindernissen oder dem Anlegen von sogenannten “Kurzschlüssen” (Anastomosen) zwischen Organen. Zudem können mit inneren Drainagen aufgestaute Flüssigkeiten in Hohlorgane (etwa Magen und Darm) abgeleitet werden. Ein Beispiel für eine innere Drainage ist das Verfahren der Zystojejunostomie, die zur Ableitung einer Pankreaszyste in einen Teil des Dünndarms (Jejunum) vorgenommen wird.
Äußere Drainagen
Demgegenüber stehen die äußeren Drainagen, bei denen die Flüssigkeit über spezielle, sterile Kunststoffschläuche aus dem Körperinneren nach außen geleitet wird. Sie spielen in der Medizin eine größere Rolle.
In der Regel brauchen diese einen Drain (etwa ein Kunststoffröhrchen) und eine Druckdifferenz zwischen dem Ort der Flüssigkeitsansammlung und dem Auffangort. Ein Beispiel für eine äußere Drainage ist die Thorax-Saug-Drainage. Diese dient dazu, dass sich die Lunge nach der Operation wieder vollständig entfalten kann und wird nach etwa einer Woche wieder entfernt.
Postoperativ angelegte Drainagen haben in der Intensivmedizin auch eine sogenannte „Wächterfunktion“. Das heißt, die Menge und das Aussehen des abgeleiteten Sekrets können wichtige Hinweise zum Heilungsprozess geben. Zudem lassen sich Nachblutungen erkennen und quantifizieren, aber auch mikrobiologische, laborchemische und histopathologische Erkenntnisse durch das abgeflossene Sekret gewinnen.
Siehe auch
FadendrainageAber auch in der Wundversorgung werden häufig äußere Drainagen platziert. Dazu gehört etwa die postoperative Versorgung, aber auch der Einsatz bei chronischen Wunden. Ziel hierbei ist es, eine Ansammlung von Sekret und Keimherde zu verhindern, sodass der Wunde genügend Zeit zur Schließung gegeben wird.
Weitere äußere Drainage-Arten
Pleurasaug-Drainage oder Redon-Drainage
Die Pleurasaugdrainage, auch bekannt als Redon-Drainage, ist die häufigste Form der äußeren Drainage und wird oftmals in der Unfallchirurgie eingesetzt. Sie liegt meist im Gelenk oder Unterhautfettgewebe. Ein Sog hilft dabei, die Wundflächen nach einer Operation zusammenzuziehen, sodass das Gewebe schneller verkleben und zusammenwachsen kann. Je nach Menge des Wundsekrets wird diese Drainage nach 48 bis 72 Stunden wieder entfernt. Die Pleurasaugdrainage gibt es in unterschiedlichen Größen und sowohl mit unkontrolliertem als auch mit kontrolliertem Sog.
Robinson-Drainage
Die Robinson-Drainage wird in erster Linie bei der Bauchchirurgie wie zum Beispiel Darm- oder Nierenoperationen eingesetzt. Die Chirurgen legen das System während des Eingriffs ein. Die Robinson-Drainage arbeitet ohne Sog und besteht aus einem geschlossenen System, bei dem der Beutel nicht gewechselt wird. Der im Körper belassene Schlauch hat mehrere Löcher, die das Wundsekret aufnehmen. Das gesammelte Sekret wird über einen Ablaufstutzen entleert.
Die medizinische Relevanz von Drainagen ist bereits seit vielen Jahrhunderten bekannt. So leitete bereits Hippokrates Abszessinhalt über Drainagen aus Holz, Gold oder Silber ab.
Kapillardrainage, Easy-Flow-Drainage
Bei einer Kapillardrainage wird ein dünner Schlauch in kleinen und oberflächlichen Wunden eingelegt. Das Wundsekret wird ohne Sog mittels Adhäsion (Kapillareffekt) in die Wundauflage oder in einen Beutel abgeleitet. Die Medizin nutzt Kapillardrainagen in der Bauchhöhle oder bei Weichteilinfektionen wie Furunkeln, Abszessen oder Phlegmonen. Sie verbleiben für etwa drei Tage im Wundgebiet. Zu den Kapillardrainagen zählt etwa die Easy-Flow-Drainage, die beispielsweise bei einer Gallenblasenentfernung eingesetzt wird. Sie nutzt ein weiches Kunststoffröhrchen mit innen gerippten Wänden. Diese sorgen für einen kontinuierlichen Sekretabfluss und bieten eine hohe Knickstabilität.
Shirley-Drainage
Die Shirley-Drainage eignet sich ebenfalls für den Bauchraum. Sie leitet durch einen Sog das anfallende Sekret in eine kleine Flasche ab. Ein Ventil im System verhindert, dass das Exsudat wieder in den Bauchraum zurückfließen kann.
Thorax-Drainage
Eine der bekanntesten Drainagen ist die Thorax-Drainage. Diese wird eingesetzt, wenn durch einen Unfall oder eine Infektion Luft, Blut oder sonstige Flüssigkeit in den Pleuraspalt eindringt und es zu einem Druckabfall kommt. Normalerweise besteht im Pleuraspalt, der sich zwischen Rippenfell und Lungenoberfläche befindet, ein Unterdruck. Dieser sorgt für eine gute Verbindung zwischen beiden Strukturen. Bei einem Druckabfall zieht sich die Lungenoberfläche wie ein Luftballon zusammen und die Lungen können kollabieren. In dieser Notfallsituation wird eine Thorax-Drainage angelegt. Dazu führen Mediziner einen Kunststoffschlauch durch die Haut und die Rippenmuskulatur in den Rippenzwischenraum ein. Mittels Unterdruck werden dann Luft, Blut oder sonstige Flüssigkeiten in eine Flasche abgeleitet. Die Lungen können sich wieder entfalten und der Kontakt zum Rippenfell stellt sich wieder her.