Adipositaschirurgie: Hintergründe und Empfehlungen für die Pflege
Im Jahr 2020 wurden in Deutschland rund 19.000 Eingriffe in Rahmen der Adipositaschirurgie durchgeführt.
Die Voraussetzungen für bariatrische Operationen wie Magenbypass oder Magenballon sind streng. Aber auch die Pflege steht vor Herausforderungen.
Was ist Adipositaschirurgie?
Die Begriffe „Adipositaschirurgie“ oder gleichbedeutend „bariatrische Chirurgie“ beschreiben verschiedene Operationsmethoden, um Menschen mit Adipositas zu behandeln. Das Ziel ist eine Gewichtsreduktion, indem ihr Magendarmtrakt chirurgisch so verändert wird, dass Menschen mit Adipositas weniger Nahrung zu sich nehmen und/oder der Körper Nährstoffe schlechter aufnehmen kann. Adipositas (früher: Fettleibigkeit) liegt bei Menschen mit einem Body Mass Index (BMI) ab 30 kg/m² vor.4
Bei wem kommt die Adipositaschirurgie medizinisch infrage?
Die S3-Leitlinie „Chirurgie der Adipositas und metabolischer Erkrankungen“ unterscheidet in zwei Indikationen.3
1. Als Intervention, nachdem alle konservativen Therapiemöglichkeiten erfolglos versucht wurden. Zu den konservativen Maßnahmen gehören Ernährungs-, Bewegungs- und Verhaltenstherapie sowie gewichtsreduzierende Medikamente. In diesem Fall kann eine Indikation zur Adipositaschirurgie für zwei Patientengruppen gestellt werden:3
- Patienten mit einem BMI ≥ 40 kg/m2 und ohne Kontraindikationen, nach umfassender Aufklärung zur Adipositaschirurgie.
- Patienten mit einem BMI ≥ 35 kg/m2 und mit einer oder mehreren Erkrankungen, die mit Adipositas im Zusammenhang stehen – zum Beispiel Typ-2-Diabetes, koronare Herzerkrankung, Herzinsuffizienz, Fettstoffwechselstörungen (Hyperlipidämie), arterieller Bluthochdruck und Asthma.
2. Als sofortige Maßnahme, ohne dass vorher eine Gewichtsreduktion mit konservativen Maßnahmen versucht wurde (Primärindikation). Diese Patienten müssen eine der folgenden Voraussetzungen erfüllen:
- BMI ≥ 50 kg/m2, oder
- Ein konservativer Therapieversuch wird durch ein multidisziplinäres Behandlungsteam als nicht erfolgsversprechend oder aussichtslos eingestuft, oder
- Es bestehen besonders schwere Begleit- und Folgeerkrankungen, die keinen Aufschub eines operativen Eingriffs erlauben.
Die Eingriffe sollen in spezialisierten, möglichst zertifizierten Zentren erfolgen.3
Kontraindikationen
Dagegen ist bei den folgenden Patienten ein bariatrischer Eingriff kontraindiziert:3
- Instabile psychopathologische Zustände wie eine unbehandelte Bulimia nervosa oder eine Drogenabhängigkeit
- Konsumierende Grunderkrankungen wie Krebserkrankungen, unbehandelte hormonelle Ursachen der Adipositas oder chronische Erkrankungen, die sich aufgrund des veränderten postoperativen Stoffwechsels verschlechtern könnten
- Bestehende oder unmittelbar geplante Schwangerschaft
Psychische Evaluation
Außerdem soll bei der Indikationsstellung für eine Adipositaschirurgie ein sogenannter „Mental Health Professional“ (MHP) mit Erfahrung in der Adipositastherapie einbezogen werden. Ein MHP kann beispielsweise ein Psychiater oder Psychotherapeut sein. Wichtige Aspekte der psychischen Evaluation sind:
- Bestehende und frühere psychische Störungen, darunter affektive Störungen wie Depression sowie Angst- oder Essstörungen
- Aktuelle und frühere absichtliche Selbstverletzungen und Selbstmordversuche
- Problematischer Alkoholkonsum und andere Substanzabhängigkeiten
Wichtig ist auch, die Motivation für die Operation und die bisherige Adhärenz für medizinische Maßnahmen abzuschätzen. Beides gibt Hinweise auf die wahrscheinliche Adhärenz für die wichtige Nachsorge, einschließlich der unerlässlichen Behandlung mit Nahrungsergänzungsmitteln.3
Laborwerte
Im Rahmen der Operationsvorbereitung werden unter anderem die folgenden Laborwerte bestimmt:
- Nüchternblutzucker, HbA1c, gegebenenfalls oraler Glukosetoleranztest
- Gesamt-, HDL- und LDL-Cholesterin, Triglyzeride
- Harnsäure, Kreatinin, gegebenenfalls Elektrolyte
- Mikronährstoffe
- Schilddrüsenhormon (Thyroidea stimulierendes Hormon, TSH) und eventuell andere endokrinologische Werte
- Mikroalbuminurie beziehungsweise Albumin/Kreatinin-Ratio im Urin
Voraussetzungen für die Kostenübernahme durch die Krankenkassen
Die Kosten einer Adipositaschirurgie können unter bestimmten Bedingungen auf Antrag und nach einer eingehenden sozialmedizinischen Begutachtung von den gesetzlichen Krankenkassen übernommen werden. Dabei gilt die Adipositaschirurgie als „ultima ratio“ der Adipositasbehandlung.2
Grundsätzlich kommen die folgenden Patienten mit Adipositas für eine Kostenübernahme infrage:
- BMI ≥35,0 bis 39,9 kg/m² und mit erheblichen Begleiterkrankungen oder
- BMI ≥40,0 kg/m² oder
- BMI ≥30,0 bis 34,9 kg/m² mit schwer behandelbarem Typ-2-Diabetes (Sonderfall für metabolische Chirurgie)2
Außerdem gelten nach der Rechtsprechung der Sozialgerichte die folgenden Bedingungen für eine Kostenübernahme:
- Krankheitswertigkeit der Adipositas
- Es gibt keine anderweitig behandelbare Erkrankung, die die Adipositas verursacht hat.
- Erschöpfung konservativer Behandlungsmöglichkeiten
- tolerables Operationsrisiko
- Es liegen keine Kontraindikationen vor.
- ausreichende Motivation des Versicherten
- Ausschluss einer manifesten psychischen Störung
Die Erfüllung dieser Voraussetzungen müssen die Patienten mit umfangreichen Unterlagen zum Erkrankungsverlauf in den vergangenen Jahren sowie mit ärztlichen Gutachten und Stellungnahmen nachweisen.2
Bald können Menschen mit Adipositas im Rahmen eines Disease Management Programms (DMP) behandelt werden. Die Details sind im Beitrag „Start 2024: DMP für Adipositas soll kommen“ zusammengefasst.
Start 2024: DMP für Adipositas soll kommenDie nächsten Online-Seminare im Bereich Pflege
Operationsmethoden der Adipositaschirurgie im Überblick
Das Wirkprinzip der Adipositaschirurgie besteht darin, die Energiezufuhr einzuschränken. Dazu wird das Magenvolumen verkleinert und/oder Abschnitte des Dünndarms (Duodenums und Jejunum) umgangen. Somit muss der Patient kleinere Nahrungsportionen verzehren und es kommt zu einer reduzierten Aufnahme (Malabsorption) von Nährstoffen im Dünndarm.
Die häufigsten Operationsmethoden bei Adipositas sind die Schlauchmagenoperation (50 % der Fälle) und der Magenbypass (Roux-en-Y-Magenbypass) mit 32 % der Eingriffe bei Adipositas. Daneben werden weitere OP-Verfahren eingesetzt. Dieser Überblick erklärt, wie sich die wesentlichen Operationsmethoden unterscheiden:6
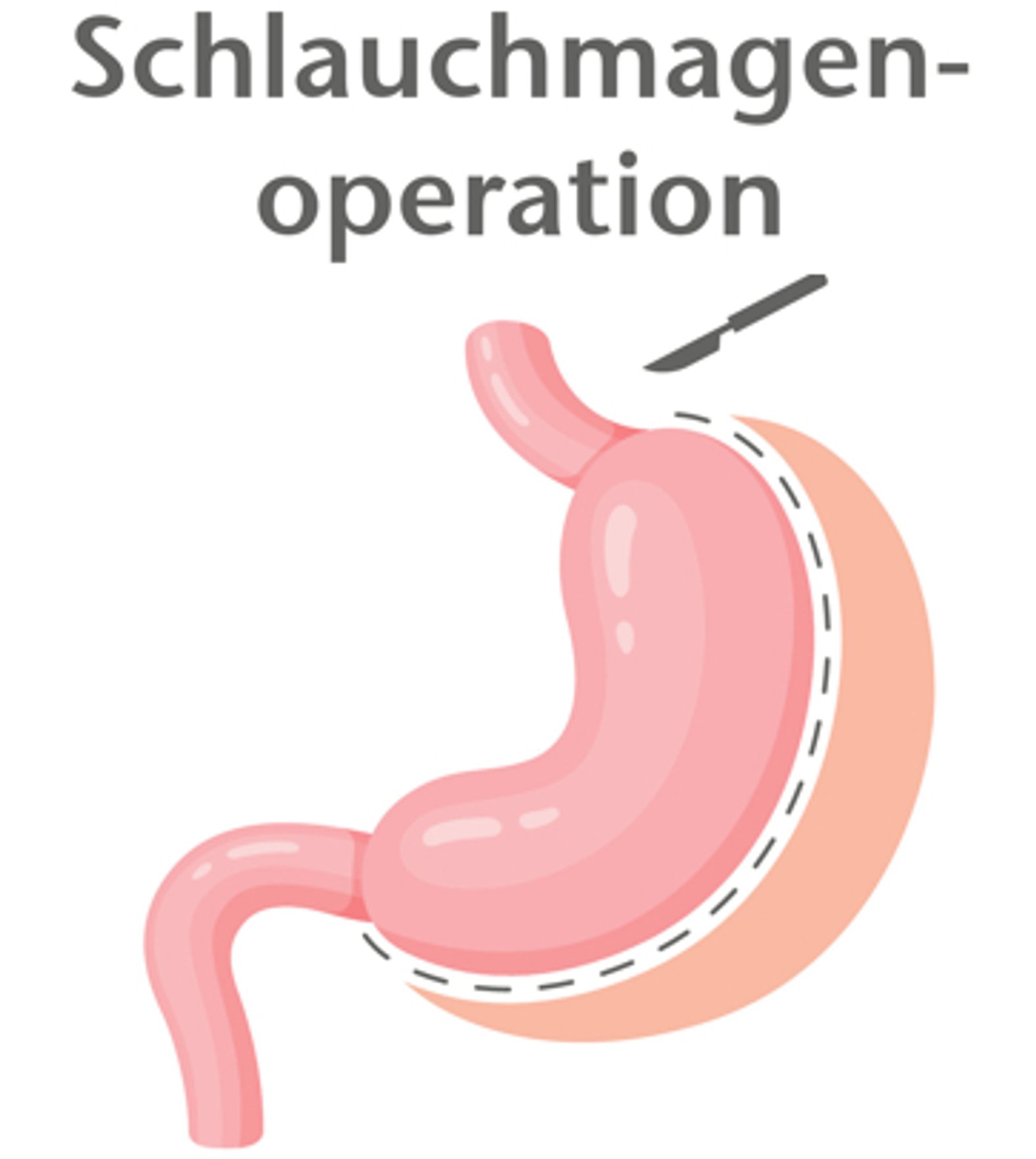
1. Schlauchmagenoperation (Sleeve-Gastrektomie)
Bei dieser häufigsten Operationsmethode zur Adipositasbehandlung werden 80 % bis 90 % des Magens entlang einer Kalibriersonde irreversibel entfernt (Abb. 1).6
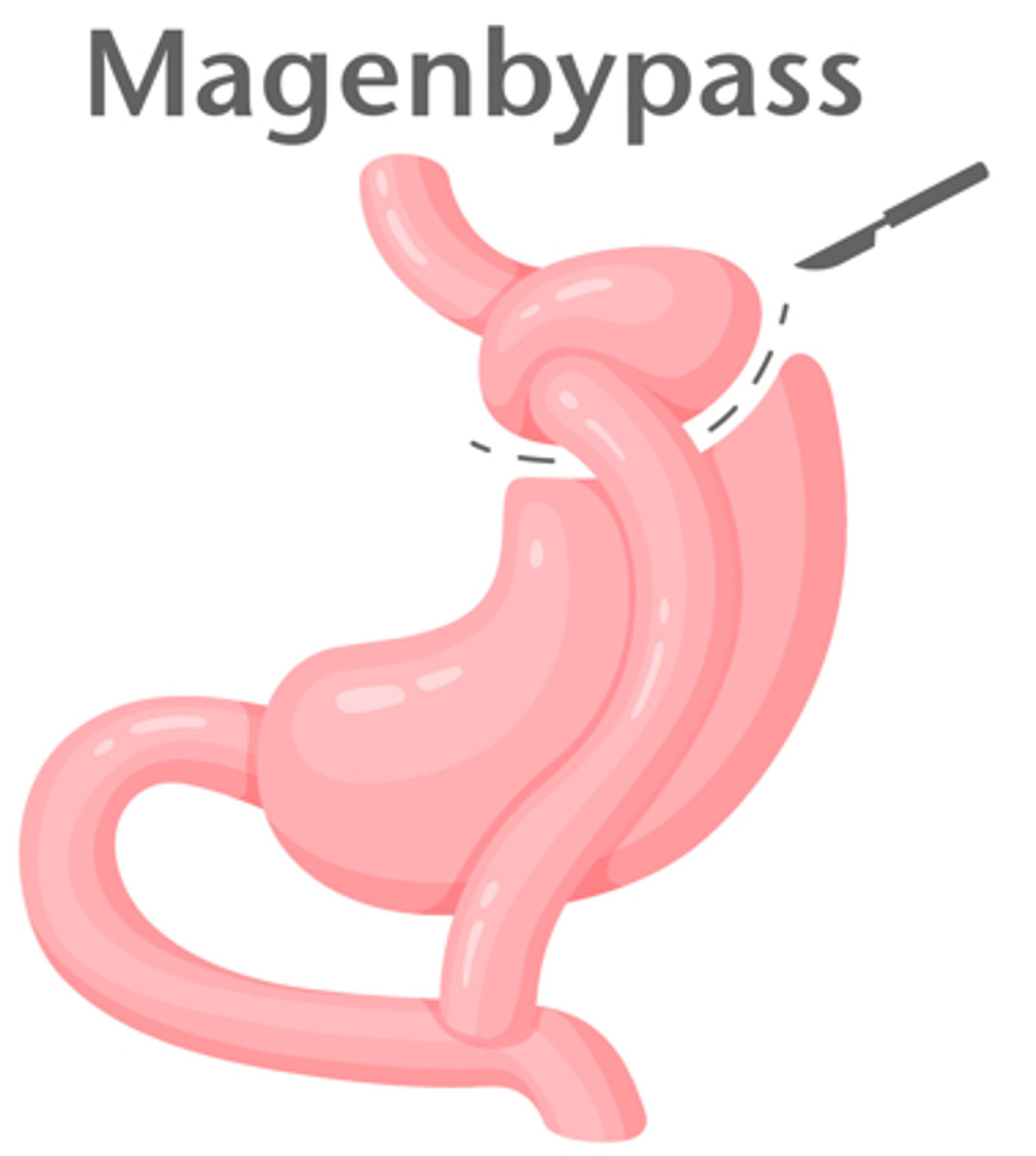
2. Magenbypass (Roux-en-Y-Magenbypass)
Im Gegensatz zur Schlauchmagenoperation ist ein Magenbypass reversibel. In diesem Fall wird die Nahrung um den Magen herum direkt in den Dünndarm geleitet. Bei einem Roux-en-Y-Magenbypass wird dazu ein kleiner Teil des Magens (etwa 20 ml) als Tasche („Pouch“) abgetrennt und direkt mit dem Dünndarm verbunden. Damit gelangt die Nahrung von der neuen Magentasche in den Dünndarm. Der restliche Magen verbleibt im Körper.
Gleichzeitig wird der obere Dünndarm, der aus dem Restmagen austritt, an einer anderen Stelle an den Dünndarm angeschlossen, damit Sekrete der Gallenblase, der Bauchspeicheldrüse und des Restmagens in den Dünndarm gelangen können (Abb. 2). So wird eine Malabsorption vermieden.6
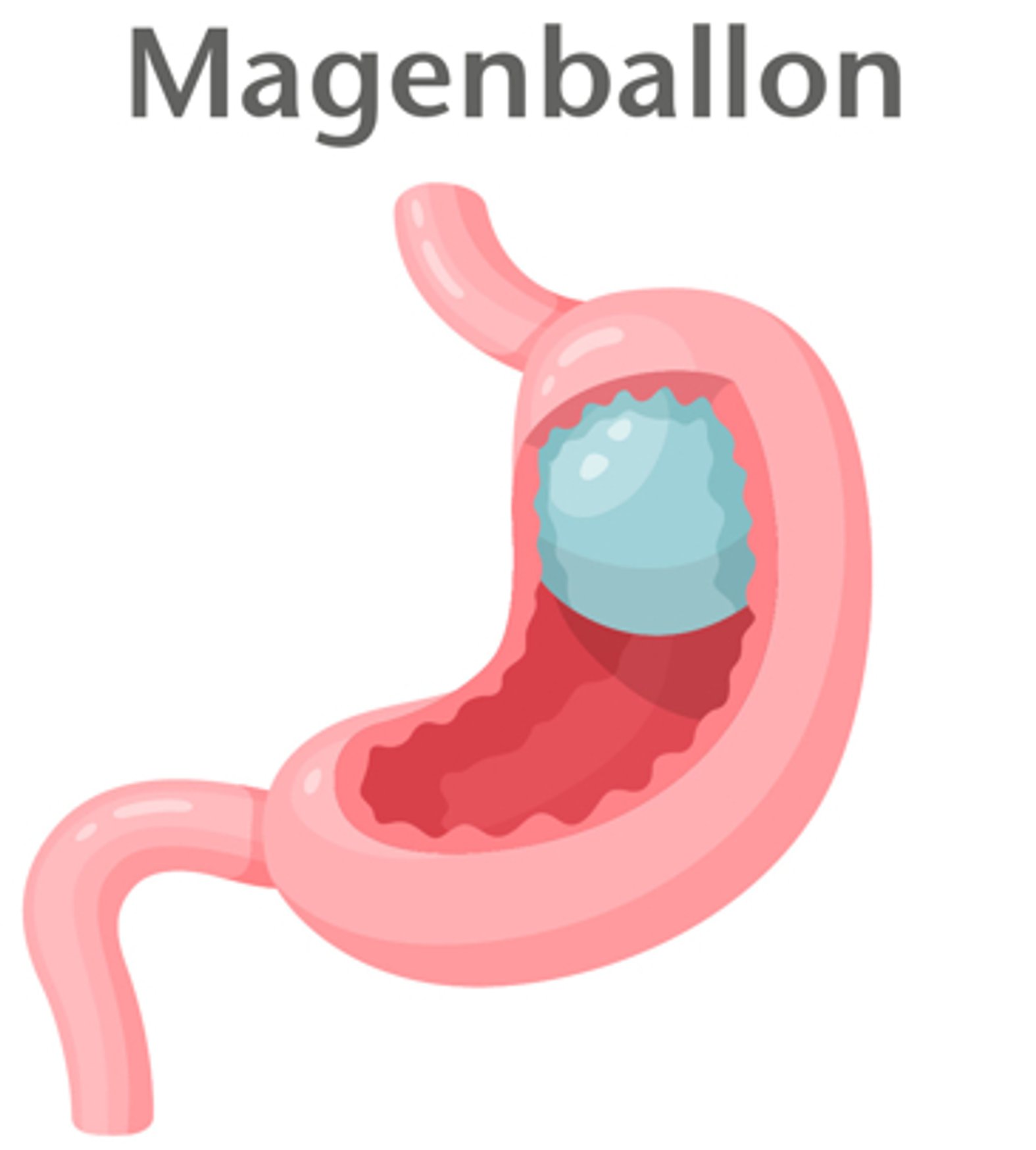
3. Magenballon (intragastric balloon)
Beim Magenballon handelt es sich um einen endoskopischen Eingriff, der auch zur Überbrückung angewendet werden kann, bis eine Magenverkleinerung möglich ist. Mit dem Magenballon verzögert sich die Magenentleerung und es kommt schneller zu einem Sättigungsgefühl.
Der Patient wird zunächst gastroskopisch hinsichtlich möglicher Kontraindikationen wie Tumoren oder Ulzera untersucht. Dann wird endoskopisch ein zunächst leerer Ballon in den Magen eingeführt. Abhängig vom Ausmaß der Adipositas und von der Magengröße wird der Ballon dann mit durchschnittlich 500 ml einer blaumarkierten Lösung (Methylenblau) gefüllt (Abb. 3).
Der Magenballon kann höchstens sechs Monate im Körper verbleiben. Sonst besteht das Risiko einer magensäurebedingten Schädigung des Ballons mit schweren Folgen wie einem Darmverschluss.2
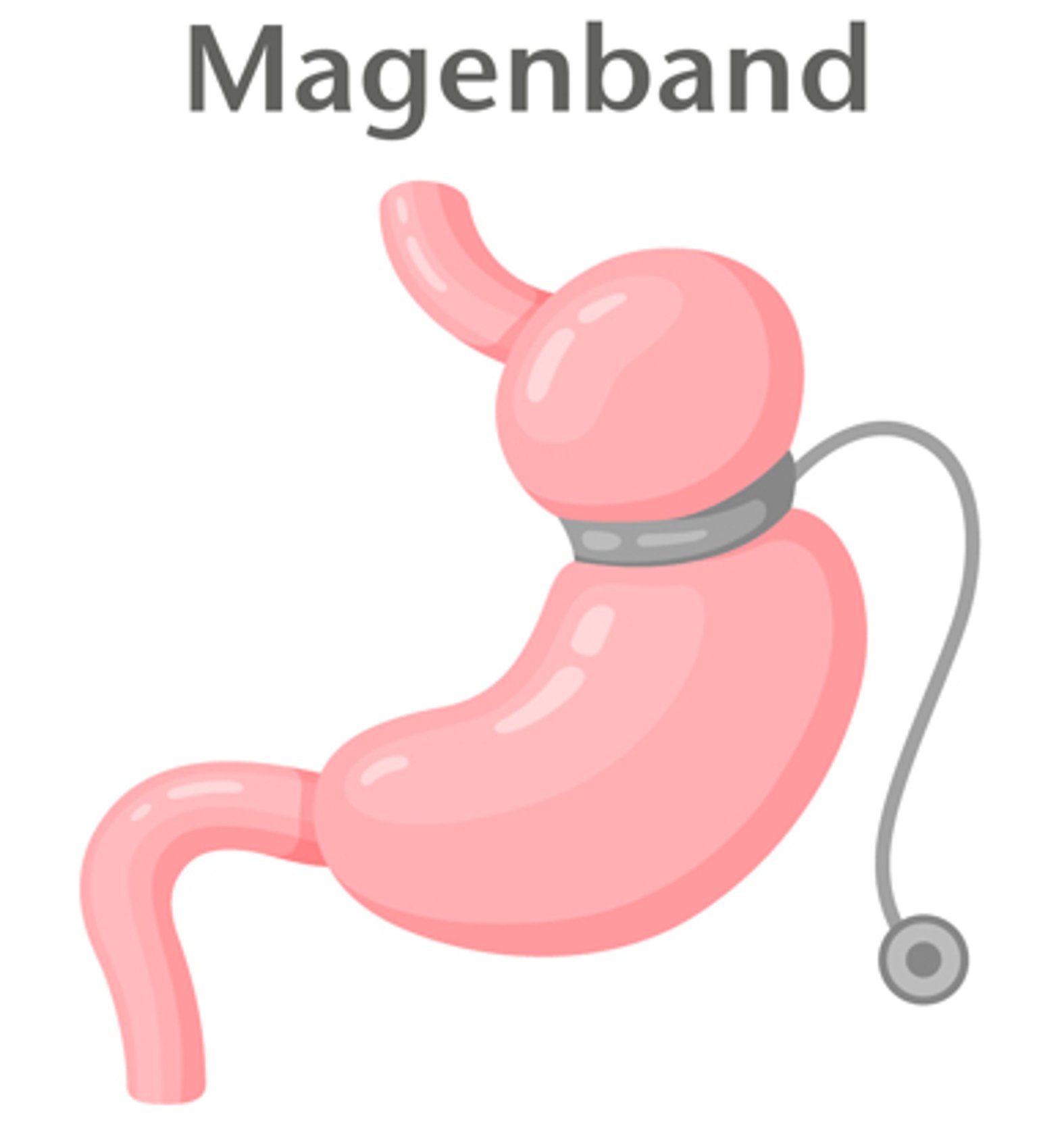
4. Magenband (laparoscopic adjustable gastric banding)
Die Implantation eines Magenbands wird heute immer weniger durchgeführt. Die Gründe sind eine hohe Rate von Spätkomplikationen und eine geringere Gewichtsreduktion im Vergleich zu anderen Operationen bei Adipositas.
Dabei wird ein Silikonband ringförmig um den Mageneingang gelegt. Es entsteht eine kleine Tasche (Pouch), wodurch die Nahrungszufuhr reduziert wird. Das Magenband ist mit einer Kochsalzlösung gefüllt und wird damit nach der Implantation über einen Port und einen Schlauch nach den Bedürfnissen des Patienten justiert (Abb. 4).3
Hinweis: Vertikale Gastroplastik nach Mason
Die vertikale Gastroplastik wird aufgrund ihrer höheren Komplikationsrate im Vergleich zum Magenbypass kaum noch angewendet.2,3 Dabei wird ein Magenfenster angelegt und an der kleinen Kurvatur des Magens unterhalb der Kardia (oberer Teil des Magens Richtung Speiseröhre) eine Tasche (Pouch) mit 20 bis 30 ml Inhalt gebildet.
Der Verbindungskanal zwischen der Tasche und dem Magen hat einen Innendurchmesser von 12 mm und wird mit einem Marlex-Netz gesichert. Dieser enge Ausgang verzögert die Magenentleerung und führt zu einem früheren und länger anhaltenden Sättigungsgefühl.7
Postoperative Wundversorgung nach einem bariatrischen Eingriff
Die meisten Operationen in der Adipositaschirurgie werden minimalinvasiv/laparoskopisch durchgeführt. Daher sind die Operationswunden in der Regel klein.8
Im Beitrag „Operationswunden“ sind die wichtigsten Aspekte der Wundpflege nach Operationen zusammengefasst.
Für den Verbandwechsel der Operationswunden gelten die folgenden Empfehlungen:9
- Die durchführende Pflegefachperson trägt Schutzkleidung.
- Aus hygienischer Sicht ist der erste Verbandwechsel nach 48 bis 72 Stunden sinnvoll. Kürzere Zeitspannen erhöhen das Infektionsrisiko.
- Dagegen werden infizierte Wunden täglich frisch verbunden.
- Ein sofortiger Verbandwechsel ist erforderlich, wenn klinische Zeichen einer Infektion, eine Durchfeuchtung oder Verschmutzung auftreten.
Die Patienten dürfen in der Regel zwei Tage nach der Operation zum ersten Mal wieder duschen.10,11
Besonderheiten der Operationswunden bei bariatrischen Patienten
OP-Wunden bei Patienten nach einer Adipositaschirurgie stellen die Pflege vor besondere Herausforderungen, insbesondere wenn sie sich in Ausnahmefällen einer „offene“ Operation unterzogen haben.8
- Die Wundheilung kann bei Menschen mit Adipositas länger dauern.
- Ein großer Teil von ihnen ist von Komorbiditäten wie Diabetes betroffen, was das Risiko für eine schlechte Wundheilung erhöhen kann.
- Außerdem ist die Zufuhr von Proteinen und wichtigen Mikronährstoffen bei Patienten nach einer Adipositaschirurgie stark eingeschränkt. Diese ungünstige Ernährungssituation kann die Wundheilung zusätzlich beeinträchtigen.
- Wundinfektionen können noch drei Wochen nach der Operation auftreten. So kommt es bei bis zu 20 % der Patienten nach einer offenen bariatrischen Operation zu einer Wundinfektion mit Symptomen wie Schmerzen, Fieber, Rötung und Eiterbildung an der Eingriffsstelle. Eine Wundinfektion verlängert die Heilungsdauer und es besteht das Risiko eines Narbenbruchs.
- Patienten mit Adipositas haben generell ein höheres Risiko für eine Wundinfektion. Eine Ursache dafür ist, dass stark ausgeprägtes Unterhautfettgewebe schlechter durchblutet ist als gut durchblutetes Muskelgewebe.
Neben den beschriebenen Wundheilungsstörungen kann es nach einer bariatrischen Operation zu weiteren Komplikationen kommen, zum Beispiel:
- Reflux
- Dumping-Syndrom (abdominellen Beschwerden und Störungen der Vasomotorik)
- Fisteln der Klammernaht
- Anastomoseninsuffizienzen
- Abszesse
- (Nach-)Blutungen
- Plötzliche, starke Schmerzen aufgrund der oben genannten Punkte3
Kostaufbau nach einem bariatrischen Eingriff
Besonders hohe Anforderungen gelten für die Ernährung nach einem bariatrischen Eingriff. Dabei muss ein erheblich verkleinerter Magen und gegebenenfalls die veränderte Resorption des Dünndarms berücksichtigt werden. Tabelle 1 gibt einen Überblick zum schrittweisen Kostaufbau nach einer Adipositaschirurgie.
Tab. 1: Kostaufbau bei Patienten nach einem bariatrischen Eingriff.13
| Postoperativer Zeitraum | Empfohlene Kost und ergänzende Empfehlungen |
|---|---|
Erste 7 bis 14 Tage nach der Operation („flüssig-weiche“ Phase) |
|
| Übergangsphase ab Woche 3 postoperativ |
|
| Übergang zur Dauerernährung |
|
Lebenslange Nachsorge nach einer Adipositaschirurgie
Nach bariatrischen Eingriff bedürfen die Patienten lebenslang einer strukturierten Nachsorge. Wesentliche Aspekte der Nachsorge sind:3
- Kontrolle der Gewichtsentwicklung
- Anpassung der Medikation bei Begleiterkrankungen
- Beurteilung des Essverhaltens und entsprechende Beratung
- Kontrolle der Nährstoff-Supplementation zur Prophylaxe von Mangelerscheinungen aufgrund von einer Fehlernährung oder Malabsorption
- Laborkontrollen
- Screening psychischer Erkrankungen
- Erkennen von Komplikationen und Einleitung entsprechender Interventionen oder Indikationsstellung für nötige/empfohlene weitere Operationen
- Motivation zur körperlichen Aktivität
Supplementation mit Eiweiß und Mikronährstoffen
Durch die stark verminderte Nahrungszufuhr nach einer Adipositaschirurgie kommt es bei den Patienten zu einem Nährstoffmangel und zu einer katabolen („zehrenden“, abbauenden) Stoffwechsellage. Daher ist bei diesen Patienten eine lebenslange Supplementation, insbesondere mit diesen Nährstoffen, erforderlich:3
- Eiweiß
- Eisen
- Vitamine A, B1, B9 (Folsäure), B12, C, D, E und K
- Kalzium
- Zink
- Selen
- Kupfer
- Magnesium
Ein bariatrischer Eingriff kann neben den gewünschten Effekten massive Auswirkungen auf das postoperative Leben (darunter Hormonstörungen, Malabsorption mit neurologischen Störungen oder Knochenstoffwechselstörungen) haben. Daher ist eine lebenslange Betreuung dieser Patienten in einem spezialisierten Zentrum erforderlich.3